はじめに 東京オリンピック・パラリンピック(オリパラ)開催を控え、また世界各地で多数発生しているテロを鑑み、多数傷病者対応の知識・能力に加えて、さらに特殊災害・テロに対応するための体制作りや知識・能力の強化が急務である。2007(平成19)年度~2009(平成21)年度厚生労働科学研究事業(健康危機管理・テロリズム対策システム研究)「健康危機管理における効果的な医療体制のあり方に関する研究」(主任研究者 大友 康裕(東京医科歯科大学) において救急医療機関におけるCBRNEテロ対応標準初動マニュアル1(以下初動マニュアル)が作成された。さらに公益財団法人日本中毒情報センターが厚生労働省医政局から委託を受け2006年(平成18)度よりNBC災害・テロ対策研修が実施されてきた。本研修の診療手順や総合演習は初動マニュアルに基づいて実施されてきたこともあり、初動マニュアルが災害拠点病院や救命救急センターにおける体制整備の礎となってきた。本研修が開始されてからすでに12年が経過する一方で、2020年東京オリンピック・パラリンピック競技大会を目前となった現在までのこの間に進展した化学災害・テロ対策の科学的知見を反映したマニュアルの改訂作業はなされてこなかった。2019年度研究では主に災害拠点病院・救命救急センター等救急医療機関を対象とした医療機関における化学テロ多数傷病者発生時の対応に関して最新の科学的知見やベストプラクティスを踏まえ、初動マニュアルの改訂を行った。さらに本年度研究では、一般医療機関向けの初動マニュアルを作成した。なお、本研究成果については、関連する研修等の内容に反映されるように働きかけていきたい。本改訂ガイドラインをもとに、各医療施設で受け入れ計画をたて、それを基に準備訓練を行い化学テロ災害発生時には2次被害を最小限として多くの患者の救命と後遺症の軽減が図れることを祈願する。
目次
マニュアルを理解するための用語集・本項の参考文献
Ⅰ 医療機関における化学テロ災害対応の必要性と全体的な流れ
Ⅱ 事前準備編 1.対応すべき化学テロ災害の事前想定を行い、事前計画を立てる
2.災害対策本部について、事前計画を立てる
3.安全確保について、事前計画を立てる
Ⅲ 災害発生知覚後の対応 1.化学テロを疑う事象は?(SCENE AND SIZE UP)
2.化学テロを疑ったとき・発生源を得たときの行動
3.安全確保(3S)
4.収容準備(PREPARE)
5.サーベイ(SURVEY)
6.除染(DECONTAMINATION)
7.トリアージ(Triage)
8.評価と診療(Evaluation and Care)
Ⅳ 病院・救急部門における急性期患者ケアのガイドライン(CHEMM) アンモニア
塩素
シアン化水素
マスタード
神経剤
ホスゲン
Ⅴ 背景となる理論
参考文献
Ⅰ 医療機関における化学テロ災害対応の必要性と全体的な流れ 医療機関における化学テロ災害対応の必要性 1995年に発生した東京地下鉄サリン 事件では5編成の地下鉄車両で神経剤 サリン がまかれ、5000名以上の負傷者が発生した。聖路加国際病院は、被害が大きかった築地駅に近かったことから、640人もの方が来院した。救命救急センターや救急対応医療機関の受け入れ能力をはるかに超えたため、一般病院にも患者自らが多く来院した。このような状況では、一般医療機関においても患者に対する診療の役割が求められると考えられる。本マニュアルでは一般医療機関での標準的な対応について記述し、外来患者や入院患者、病院職員に二次被害無く円滑に対応できることを目的とする。医療機関の規模や立地条件や地域で求められる役割は異なるため、各自の医療機関の状況ごとに応用する。
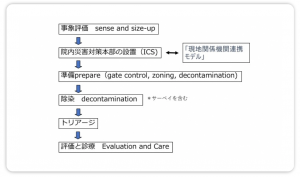
全体的な流れ 医療機関における化学テロ災害対応の全体的な流れを図1に示す。
図1 医療機関における化学テロ災害対応の全体的な流れ
目次に戻る
Ⅱ 事前準備編 1.対応すべき化学テロ災害の事前想定を行い、事前計画をたてる ① 地域で発生する傷病者数(規模)の設定をする(表1)。本マニュアルはレベル3規模の化学テロ災害に対する一般医療機関での対応について記述する。
表1 地域で発生する傷病者数(規模)
[table id=16 /]
②本マニュアルの想定される原因物質について、症状、症候、治療法について知識を深めておく。(病院・救急部門における急性期患者ケアのガイドライン(CHEMM)→参照)
③患者の発生可能性のある場所を想定し、患者の病院への到達経路や到達までの時間を想定する。
④自病院に来院する患者数を想定する。
⑤転院先となる医療機関や応援が期待できる周辺の機関を確認しておく。
2.災害対策本部について事前計画を立てる ①以下を災害マニュアル等に明記しておく。
・災害対策本部 長
②災害対策本部 には、通常の固定電話や携帯電話が不通の場合にも外部と通信できる設備、災害時にも使用できるインターネット回線(デジタル通信対応衛星携帯電話等)を事前に確保する。
③広域災害救急医療情報システム(EMIS)の入力担当者を事前に決めておく。
④本部活動を行うための十分なホワイトボード等を事前に確保する。
⑤院内各部門の対応事前計画を事前に策定する。
3.安全確保について、事前計画を立てる 1.外来患者・入院患者の安全確保
災害を覚知した場合は、汚染の可能性のある外来患者と汚染の可能性の無い外来患者・入院患者が混じらないように極力配慮する。そのためには後述する ゲートコントロール を早期に確立する。(→参照)
2.職員の安全確保
1)個人防護具
健康被害を防止するために原因物質を遮蔽することを防護 という。危険物は主に気道・呼吸器と皮膚や粘膜(眼)を通して体内に吸収されるため、防護 の対象は主に呼吸と皮膚・粘膜であり、それぞれ呼吸用保護具と防護服を用いる。呼吸用保護具、防護服、手袋、長靴などの備品を合わせて防護具という。個人が身につけて安全を確保する装備を個人防護具 (personal protective equipment;PPE)という。
①必要数量を算出し準備しておく。
②防毒マスク (面体 とレベルC 対応の吸収缶 )を準備する
③ブチル性手袋を推奨
④防護衣 :レベルC 、レベルD
⑤代用品の備蓄も検討しておく(表2)
・手袋:食器洗い用の手袋面体 :ゴーグルとフェースシールド 防護衣 :手術用ガウンと耐水性エプロン
2)防護服(PPE )の選択
レベルC : 呼吸器系統に対しては全面型マスクを装着し、吸収缶 で吸気の安全を確保する「ろ過式呼吸用保護具」の防毒マスク が用いられる。酸素欠乏環境ではなく、原因物質が同定され、吸収缶 が原因物質に適合していることが使用の前提となる。医療機関における化学剤の対応において、通常患者に付着する原因化学物質の濃度は低く、環境濃度が許容範囲内であることが想定されるため、レベルC が標準となっている。多くの種類のものが商品化されており、電動ファン付き呼吸用保護具(Powered Air-Purifying Respirator;PAPR )が装備されているものもある。
レベルD(+) :気道、呼吸、顔面粘膜はレベルC と同等であるが、皮膚に対してはCよりは一段低いレベルで良い程度の危険性。化学防護 用の面体 ・マスクと病院内で通常使用する標準予防策(長袖の手術着やガウン、エプロンを想定)(→参照)
レベルD : 大気中に有害物質がなく、有害な化学物質との接触や、予見不可能な化学物質による人体への危険性が排除されており、最小限の皮膚の保護を必要とする程度の危険性。呼吸器系は防塵マスク又はN95マスクと病院内で通常使用する標準予防策(ゴーグルやフェイスシールド、長袖の手術着やガウン、エプロンを想定)
表2 防護 具と代用品例
[table id=26 /]
3.治療現場の安全確保
動線 とゾーニング
1)患者動線 を事前に決定しておく。
①自力歩行患者と患者を乗せた車両・救急車の病院敷地内への進入動線 を事前に決めておく。この進入動線 は、可能な限り少なく、できれば1カ所とするのがよい。
②汚染者(除染 完了前の患者)と非汚染者(通常の患者・職員と除染 完了後の患者)の動線 が可能な限り交差しないように患者の動線 を決定する。
③脱衣が完了した患者は診療エリア(コールドゾーン )へ誘導する。この際に、除染前の患者と除染後の患者が混じらないように動線 を決める。
2)エリアを事前に設定しておく。
①患者を乗せた救急車・車両の停車位置エリアの設定
②自分で自ら外套を脱衣し、露出部を清拭できる(自己脱衣)ができるように、病院の入り口周辺に、乾的除染 エリア(ウオームゾーン )を確保し資器材を配備する。
③乾的除染 エリア
ⅰ. 自己脱衣可能な患者のための自己脱衣エリアの設定
ⅱ. 介助が必要な患者のための脱衣エリアの設定
ⅲ. 臥位除染 エリア(歩行不能・自己脱衣不能患者)の設定
④水除染 エリア(乾的除染 で99%の除染 効果が知られているため必須でない →参照)
ⅰ. 場所の設定 (院外または院内)
ⅱ. 必要物品の準備
⑤除染 エリア(ウォームゾーン )と診療エリア(コールドゾーン )
ⅰ. 除染 エリアと診療エリアを決める。
ⅱ. 院内においても汚染患者の隔離エリアを事前に決めておく
ⅲ. 水除染 エリアを院内に設置する場合は院内において汚染エリア(除染 エリア)と非汚染エリア(診療エリア)の境界線を決める
⑥診療エリアの設定
⑦診療後待機エリアの設定 注)いずれのエリアも風通しの良いように工夫する。
⑥診療エリアの設定
3)病院出入り口の管理体制を事前に決めておく。(→参照)
①汚染患者と非汚染患者・除染 済み患者が混在しないように、要員を配置して人の出入りを管理する出入り口を事前に決めて明確にしておく。
②施錠により閉鎖する出入り口を事前に決めて明確にしておく。
4)換気の配慮
①特に除染 するエリアは屋外など風通しが良く場所を選定する。
②診療エリアも窓を開け、扇風機等で屋外に換気が出来るように配慮する。
5) 汚染物質の拡散防止
汚染物質が付着した衣服・靴や持ち物は、ビニール袋に入れ密閉する。
4.要員の配置・連絡・連携
1.職員の招集と役割分担、配置を事前に決めておく。
(PPE は各病院の準備状況に応じて計画する。)
1)警備誘導
事務・警備職員若干名、患者・救急車の侵入路に従い配置する。
2) 除染
除染 エリアにおいて、患者の全身状態に応じて、以下の3つのグループに分類し、医師・看護師・コメディカル・事務職員等を配置する。なお脱衣した衣服や靴は、確実にビニール袋に入れ汚染拡散防止に努める。
• 自己乾的除染 グループ 自ら脱衣、露出部清拭が可能な独歩可能な患者を想定
ⅰ. 脱衣
ⅱ. 露出部清拭
• 介助乾的除染 グループ 脱衣、露出部清拭に介助が必要な患者で車イス等の要援助者を想定
ⅰ. 脱衣
ⅱ. 露出部清拭
• 臥位乾的除染 グループ 意識障害や重篤な症状等であるトレッチャーでの搬送が必要な患者を想定
ⅰ. 脱衣
ⅱ. 露出部清拭
3)診療
ⅰ.医師・看護師・事務職員
2.「NBCテロその他大量殺傷型テロ対処現地関係機関連携モデル 」における関係機関連絡先を事前に確認しておく。
①消防本部
②警察
③海上保安庁
④管轄保健所
⑤地域の救命救急センター・救急医療施設・災害拠点病院、医師会、日本赤十字社等
⑥専門機関
日本中毒情報センター[中毒110番:大阪、つくば]
5.事前計画を評価しておく
①資器材の定期点検
②訓練の実施と改善活動
③地域防災計画等で病院の責務と役割を明確にしておく
④自病院のみで対応できない事柄に関して事前に救命救急センター・救急医療施設・災害拠点病院、医師会、日本赤十字社、保健所、行政と調整する
目次に戻る
Ⅲ 災害発生覚知後の対応 ・目的
化学テロ災害発生時に、迅速に病院受け入れ態勢を構築する。
病院職員や外来・入院患者の2次被害を防止する
1. 化学テロ災害を疑う事象は?(SCENE AND SIZE UP) ・テレビ、ラジオ、インターネット、SNS等の情報ツールにより災害の発生を覚知する
表3 化学テロ災害を疑う事象
・ 同一場所、同一時期の多数患者発生・ 動物、鳥、魚、植物の死や変化・ テロ予告・ 原因不明のショック、意識障害、神経症状、嘔吐、下痢、皮層症状の発生・ 爆発事故・事件(化学剤の併用も念頭におく)・ 原子力関連施設、化学工場内の事象など
2.化学テロを疑ったとき・発生情報を得たときの行動 【括弧内】は実施者を示す。
1.レベル(規模)の推定
消防や警察、保健所や都道府県、他医療機関、メディア(テレビ、ラジオ)、SNS、インターネット等の情報を総合的に判断し、当院に来院する可能性のある傷病者数を推定する。なお、発災当初は情報が十分でないことが通常であるため、繰り返し情報収集と解析に努める。
2.院内責任者(院長など施設運営管理責任者)に報告
【現場指揮者(救急部門責任者)】
ⅰ.必要に応じて院内災害対策本部 の設置を要請する。
ⅱ.災害規模に応じて、外来、手術、検査などの通常業務の継続可否を検討について災害対策本部 に依頼する。
3.院内関連部署への情報提供と人員の招集
【災害対策本部 または現場指揮者(救急部門責任者)】
*院内緊急招集放送コードの利用を考慮する。
ⅰ.診療部門
医師数の確保を診療部長など責任者と相談し、必要に応じて各診療科からの応援を確保する。
ⅱ.看護部門
看護師の確保を看護部長など責任者と相談し、必要に応じて各部署から招集、非番者の招集を検討する。診療部門と協議して空床確保を行う。
ⅲ.臨床検査部門
多数患者の検体検査実施の可能性を通知し準備を指示する。オーダー方法、検体搬送方法.結果通知方法の確認をする(院内災害対応マニュアルに事前計画しておくことが望ましい)。
ⅳ.放射線部門
放射線測定 器(表面汚染測定器、線量率測定器など)準備指示、多数患者のX線撮影の可能性を通知し準備を指示する。オーダー方法・検体搬送方法・撮影フイルム返送方法の確認をする(院内災害対応マニュアルに事前計画しておくことが望ましい)
ⅴ.薬剤部門
情報を収集し解毒・拮抗薬を準備する。準備する薬剤や量は原因物質や被災者数によって変わる。
ⅵ.事務部門
多数患者受け入れに関する体制準備指示をする。
・トリアージ タッグ準備除染 設備準備
4.指揮命令系統確認
i) 各責任者を指定し、部門ごとに役割分担する。
下記の分担を担う
① 現場指揮者(患者受け入れに関する全体統括者)
② ゲートコントロール 責任者
③ サーベイ 責任者
④ 除染 責任者
⑤ トリアージ 責任者
⑥ 搬送責任者(個人防護衣 装着 有・無)
⑦ 診療責任者
⑧ 情報管理責任者(患者情報集計
事前に役割ごとのアクションカードを作製し、事態発生時に各責任者の指名と同時にカードを配布する工夫も考えられる。
5.患者受け入れ準備【現場指揮者が指示】
①個人防護具(PPE) 装着指示
②ゲートコントロール 、ゾーニング 、動線
③除染 設備.除染 対応物品(脱衣衣類・靴を入れるビニール、貴重品管理など)
④患者移動動線 確認
⑤脱衣場所確保
⑥解毒・拮抗薬準備
⑦死体安置所確保
NBCテロ現地関係機関連携モデル に基づいて、情報を収集し他機関と共有する。
表4 他機関と共有する情報
収容患者数.氏名、症状、疑われる物質
推定物質結果(現地災害対策本部 ・中毒情報センター)と臨床情報との比較
情報結果を受け取るだけでなく、現地災害対策本部 や保健所、中毒情報センターへフィードバックする。
医療機関同士の情報交換も必要
※ 個々の医師、機関からの問い合わせによる回線輻輳に注意する。
3.安全確保(3S) ①現場責任者はゲートコントロール 担当者、サーベイ 担当者、除染 担当者、搬送担当者にPPE 装着を指示する。特にゲートコントロール 担当者は最優先である。
②PPE 装着(PPE のレベル)は、各病院の準備状況に応じて計画する。汚染された患者に直接する可能性のある担当者はより高度なPPE を考慮する。例えばより高度なPPE が望ましいエリア(除染 エリア>ゲートコントロール 、搬送介助者>警備、交通整理・誘導>物品輸送、伝令、指揮等)
③事前に計画されている通り、ゲートコントロール 、各エリアを設置をする。
④除染 設備を準備する。
⑤放射線測定 の準備する。(可能であれば)
4.収容準備(PREPARE) I ゲートコントロール
ゲートコントロール とは
入院外来患者や病院職員を汚染から守るために、敷地の入り口や建物の入り口において汚染の可能性のある患者を分ける活動である。具体的には、警備員や病院職員を病院敷地の出入口(門)や建物の出入口(玄関)に配置し、災害現場付近から来院する汚染の可能性のある患者をいち早く発見し、病院建物内への侵入を防止し、待機場所や脱衣場所へ誘導する活動をゲートコントロール という。
・ポイント
・ゲートコントロール は、病院の機能を維持するために病院を汚染から守る重要な活動である。ゲートコントロール には、病院敷地へのゲートコントロール と病院建物へのゲートコントロール がある。サリン 事件でも明らかなように大部分の患者は徒歩やタクシーで自ら来院するので早期のゲートコントロール が重要である。除染 を実施することが重要である。除染 が完了しているか確認する(病院建物へのゲートコントロール )
Ⅱ ゾーニング・動線
ゾーニング とは汚染度や危険性に応じて区画をわけること。各エリアでは指定されたレベルの防護 を行う。スタッフや資器材のエリア間の移動の際には、除染 が必要となる。
人(患者・スタッフ)が動く時に通ると思われる経路を線であらわしたものを動線 という。
・ポイント
・被害拡大防止のために行う。病院の汚染回避により通常診療の継続が重要である。ゾーニング を行うゾーニング を行うことにより、汚染者(治療側も含む)が非汚染者と接触、交差することを防ぐ。ゲートコントロール から除染 エリアまでが除染 エリア(ウォームゾーン )、以降は診療エリア(コールドゾーン )となる。水除染 が必要な患者を誘導するための動線 や緊急待機エリアを院内に設置する ゾーニング の目的を果たすには、区域を決めるだけでなく、患者を誘導することが重要である。動線 は一方通行になるようにする。ゾーニング は、風向き、土地の高低、車両のアクセスなどを勘案して行うのが理想であるが、病院のゾーニング は建物の配置、空間の場所により制限をうける。
5.サーベイ(SURVEY) 数人の患者に対して症状の組み合わせ(トキシドローム )から原因物質を推定する行為をサーベイ という。放射線検知器が使用可能あれば放射線測定 を実施して早期に放射線(R、N)の関与を判断する。
・ポイント
・放射線測定 を実施する(早期に放射線(R、N)の関与を判断する)トキシドローム から原因物質を推定する神経剤 曝露(縮瞳・分泌亢進、線維束攣縮の存在から判断)に対する硫酸アトロピン投与は容認される。
表5 トキシドローム (CHEMM Toxidrome Cards10 をもとに翻訳作成、一部改変)
[table id=15 /]
6. 除染(DECONTAMINATION) 除染 とは汚染物質の除去し患者と救援者の被害を軽減する行為である。除染 は大別して乾的除染 と水除染 に分けられる。
・ポイント
・除染 とは汚染物質(汚染された衣服を含む)の除去により汚染物質を可能な限り院内に持ち込まないことを目標とする。乾的除染 (脱衣と露出部の拭き取り)を院外で行う。除染 と同時に行う。水除染 を追加する。水除染 は院外で行うことが理想であるが、院内の除染 設備の使用も許容する。除染 にはPPEの着用が必要である。レベルCが理想であるが、レベルD(+)も許容する。水除染 を介助する場合は、耐浸水性を有したレベルCのPPEを推奨する。除染 の動線 や場所、資器材を平時から事前に計画し訓練しておかなければならない。
(備考)除染 における注意点
1.除染 責任者は作業前に現場で環境温・湿度の測定を行う。PPE を着用する要員は相互に簡単な健康チェックを行い、何らかの異常を認めた場合には責任者に報告する。作業前には十分な飲水を心がける。PPE )着用での除染 作業は易発汗性、易疲労性の作業環境にあり、作業の継続は個人差があり、個人の体調、環境温、湿度にも左右される。一般には作業継続可能な時間は30分程度といわれ、交代チームを編成し、適宜交代する必要がある。PPE 脱着の際にはペアで着用を助け合う。着用時にはマスク、手袋、作業靴の密閉性をお互いに確認し合う。密閉のため、通常、手袋と袖との間、作業靴と裾との間、正中の合わせ目(ファスナー)、襟元、マスクとフードとの間などに幅広い耐水性のテープを使用する。吸収缶 の正確な装着、蓋の開放、マスクに接続される送気部品の接続と電源の確認もペアで確認し合う。PPE を脱ぐ際には、最後に最内側の手袋を外す。PPE では送気が電池エネルギーに依存するため、電池エネルギーの喪失により送気が停止する。送気の停止は作業者の生命にかかわる事態故、このような型のPPE においては補充用電池の確保が必須となる。これは電池を用いる機器(喉頭鏡、SpO2モニターなど)全てに共通する。神経剤 曝露の判断(縮瞳、分泌亢進、線維束攣縮)を忘れない。特に爆傷においては鼓膜損傷による難聴が生じる可能性がある。PPE を着用し定期的な訓練が重要である。PPE を着用しての除染 は視野、聴覚の制限と情報伝達の制限、巧緻性の低下が必至であり、白板などの伝言板、説明文、音声案内、身振りなど工夫を有効に利用する。水除染 ではテープ類の固定力が著しく低下する。気管挿管実施時の気管チューブの固定は、チューブホルダー(トーマス®ホルダー)の使用が望ましい。除染 の際に使用する薬剤はプレフィルドシリンジを用いることを推奨する。
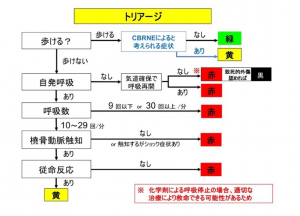
7. トリアージ(TRIAGE) トリアージ とは患者の重症度、緊急度を判断することである。
・ポイント
・除染 が終了した患者について治療の優先順位を判断する。トリアージ をベースにしているが、シアン(CN)、神経剤 (N)などでは、呼吸停止であっても、拮抗薬の使用によって状態が改善する可能性があるため、致命的外傷患者でない限り安易に黒に判定しない。(東京地下鉄サリン 事件では、呼吸停止の患者が迅速な診療により社会復帰できた事例もある。)
トリアージ 基準を 図2に示す。
8. 評価と診療(EVALUATION AND CARE) ・目的・ポイント
Primary survey (PS)
・生理学的危機を探知し蘇生する(バイタルサインの安定化)。神経剤 )を認知し適切な蘇生と拮抗薬投与を行う。
Secondary survey (SS)
・曝露原因物質の推定を進めながら詳細な身体観察・検査・処置。
1.準備
1.場所設定
1.診療場所は、院内災害対応マニュアルに準じる。
2.区分I(赤)、区分Ⅱ(黄)、区分Ⅲ(緑)、区分0(黒)のエリアを設定する。その際に配慮すべきこととして、
1.トリアージ からの動線
2.ボトルネックとなりやすいX線撮影や手術室、アンギオ室との動線 が交差せずスムーズであるか否かを確認する。
2.人員(スタッフ)配置
1.診療エリアの責任者1名
2.事務職員数名
3.診療を行う医療チーム(医師、看護師):基本的には院内災害対応マニュアルに準じる。
1.区分I(赤)エリア:(医師1名十看護師2名)×2チーム以上
2.区分Ⅱ(黄)エリア:医師1名十看護師2名以上
3.区分Ⅲ(緑)エリア:医師1名、看護師数名
3.資器材
1.レベルD 個人防護衣(PPE )を準備。(サージカルマスク、ゴーグル、ガウン、ビニールエプロン、ディスポ手袋、ディスポキャップ)
2.皮膚を露出させないように留意する。
3.通常の診療資器材に加え以下の物品を用意する。
・ホワイトボード、拡声器
2.手順と注意点
1.受け入れ
1.診療責任者は役割分担をする。
2.診療責任者は診療エリアの場所を設定し、資器材の確認を行わせる。
3.ベッド作成
4.除染 終了患者を境界線まで迎えに行く。
5.施設内にも、緊急隔離エリアを準備し、除染 が不十分と判断されれば同エリアに移動させ除染 を完結する
2.PRIMARY SURVEY
a. 第一印象
外傷診療の第一印象(ABCD評価*)に加え、PSPS **の有無を見てCN-N(シアン、神経剤 )を素早く探す。
*(A:気道、B:呼吸、C:循環、D:意識を素早く15秒程度で評価する手順)
**(P:縮瞳、S:鼻汁などの分泌亢進、P;肺・呼吸、S:皮膚・筋所見)
b. 詳細なABCDEアプローチ(通常の外傷診療の手順に加え)
1.Airway:
1)必要なら気管挿管。分泌が多い場合は、神経剤 を疑い、吸引。硫酸アトロピン1~2mg筋注。
1.Breathing: 呼吸の評価と安定化
1)頸部・胸部の観察、酸素投与、胸部X線
2)SpO2低下のない呼吸困難ではシアンを疑い、気管挿管と100%酸素投与。
2.Circulation: 循環の評価と安定化
1)皮膚所見、脈の触知、輸液路確保・輸液
3.Dysfunction of CNS: 中枢神経の評価と安定化
1)意識レベル確認、瞳孔所見
2)痙攣コントロールにはジアゼパム5mg静注または10mg筋注投与
3)瞳孔正常、分泌亢進なし、線維束攣縮なしの痙攣ではシアン中毒を疑う。
4.Exposure and Environmental control:除染後の衣類除去と環境管理
1)外傷の合併、皮膚病変評価、保温
2)切迫するシアンを疑ったらSecondary surveyの最初に確定のための情報収集に努める。
重要:Primary Survey の結果自施設で対応困難と判断されれば上位機関に転院する。
3.SECONDARY SURVEY
Step 1 : 切迫するCN確認
Primary Survey の中でシアン中毒を疑った場合、迅速に以下のことを実行。
1.動・静脈血液ガス分析(説明できない乳酸アシドーシス、静脈血中の高酸素分圧)
Step 2 : ISAMPLE
1.Information: 情報(現場、中毒情報センター)
重要! 「NBCテロその他大量殺傷型テロ対処現地関係機関連携モデル 」に基づき消防本部を介して現地の物質検知情報、日本中毒情報センターの情報を収集し、総合して評価・診療をする。また、患者診療の結果、得られた臨床情報を、消防本部および日本中毒情報センターへフィードバックする。
*個々の医師、機関からの問い合わせによる回線輻輳に注意。
2.Symptoms: 自覚症状
Step 3 : 物質特定と観察
1.状況から曝露が疑われる徴候をみた場合化学テロの発生を疑う。PSPS の陽性所見を重視して、複数の物質曝露を考慮する。
Step 4 : 検査所見、その他
①神経剤 :血清ChE低下びらん剤 :
マスタード ;接触時疼痛なしルイサイト ; 接触時疼痛ありホスゲンオキシウム ; 接触時疼痛あり
④放射線(急性放射線症):
・前駆症状(悪心、嘔吐、下痢、頭痛、意識障害、発熱)(被曝直後消失する)
Step 5 : 特異的治療
1.神経剤 ・ 硫酸アトロピン2~4mg(筋注)・・ 分泌が落ち着くまで3~5分ごとに繰り返す・ PAM1g: 20分以上かけて静注びらん剤 :ルイサイト ならBAL(R)2〜4mg/kg 4〜12時間毎
筋注を考慮する 窒息剤 :特になし除染 、下記キレート剤投与を考慮する。
Step 6 : 詳細な外傷治療
外傷の場合,詳細な全身観察と根本治療を実施する。
【重要】「NBCテロその他大量殺傷型テロ対処現地関係機関連携モデル 」に基づき消防本部を介して現地の物質簡易検知情報、日本中毒情報センターや放射線医学総合研究所の情報を総合して評価・診察する。現地での物質簡易検知結果と身体所見が合致するかを常に考え、相互連絡と現場へのフィードバックをする。
目次に戻る
Ⅳ 病院・救急部門における急性期患者ケアのガイドライン(CHEMM) (CHEMMホームページにあるInformation for the Hospital Providersの翻訳13 )
アンモニア 急性期管理の概要
無水アンモニアは、室温では無色の非常に刺激性の強いガスで、刺激臭がある。空気よりも軽く、可燃性があり、高濃度と高温度では存在困難である。容易に圧縮され、圧力下で透明無色の液体を形成する。水に容易に溶解して、水酸化アンモニウム(アルカリ性溶液)を形成する。家庭用アンモニア水溶液の濃度は通常5%から10%(重量パーセント濃度)であるが、商業用の溶液は25%(重量パーセント濃度)以上で腐食性がある。無水アンモニアは、圧力安全装置が取り付けられた加圧容器に保管されて出荷され、「不燃性圧縮ガス」というラベルが付いている。運輸省の可燃性の定義に適合していなくても、そのように扱う必要がある。
救援者保護
アンモニアガスのみに曝露された人は、一般的に二次汚染の大きなリスクをもたらさない。PPE : レベルB –C のPPE は、周囲温度と、ホット/ウォームゾーン からの距離に応じて、通常は適切である。ブチルゴムまたは適切な破過特性を持つ手袋素材を使用する。救援者が防護具を使用すると、子供に恐怖が生じ、それ以降の管理作業に対するコンプライアンス(従順度)が低下する場合があることに注意する。
アンモニア特有のトリアージ
以下の患者は医療施設で評価されるべきである:
除染
アンモニアガスのみに曝された犠牲者は、ホット/ウォームゾーン 外の職員に二次汚染の大きなリスクをもたらすことはない。
暴露経路
アンモニアを吸入すると、鼻咽頭・喉頭や気管の熱傷、気管支と肺胞の浮腫、気道損傷を引き起こし、呼吸困難または障害を引き起こすことがある。アンモニアの臭気しきい値は低いので、臭気はその存在を早期に適切に警告するのに十分である(臭気しきい値= 5 ppm、OSHA PEL = 50 ppm)。ただし、アンモニアは嗅覚疲労または順応を容易に引き起こし、曝露が長期化したときには、その存在を検出するのが困難になる。無水アンモニアは空気よりも軽いため、上昇する(低地には定着しない)。ただし、液化ガスの蒸気は最初は空気より重く、地面に沿って広がることがある。
皮膚/眼との接触
アンモニアへの曝露によって生じる傷害の程度は、曝露時間と気体または液体の濃度によって異なる。アンモニアの空気中濃度が低い(100 ppm)場合でも、眼と鼻に急速な炎症を引き起こすことがある。濃度が高くなると、眼に重傷を負うことがある。一部の工業用クリーナー(25%)などの高濃度アンモニア溶液に触れると、皮膚のやけど、永久的な眼の損傷、失明などの深刻な腐食性損傷を引き起こすことがある。眼への損傷範囲は、損傷が持続してから最大1週間までは明確にならない場合がある。液化アンモニアとの接触は凍傷を引き起こすことがある。
経口摂取
水酸化アンモニウムの摂取はまれであるが、口腔、咽喉頭、胃に腐食性の損傷をもたらす。アンモニアの摂取は通常、全身中毒をきたさない。
臨床徴候と症状
呼吸器
アンモニアへの暴露により生じる傷害の程度は、暴露時間、ガス濃度、吸入の深達度に依存する。アンモニアの空気中濃度がかなり低い(50 ppm)場合でも、眼、鼻、喉の炎症が急速に始まる。咳、気管支の狭窄による深刻な臨床徴候には、喉の即時狭窄と腫脹が含まれ、上気道閉塞と肺水腫を引き起こす。これにより、血中酸素濃度が低下し、精神状態が変化することがある。気管気管支樹への粘膜のやけども発生しうる。呼吸停止を伴う喉頭痙攣の即時発症が起こり得る。
経皮
希薄水溶液(5%未満)が重度の熱傷を引き起こすことはまれであるが、中程度の刺激性がある。濃縮された蒸気または溶液への暴露は、特に湿った皮膚領域で、痛み、炎症、水疱、壊死、と深く浸透すると熱傷を引き起こす。圧縮された液体アンモニア(-33°℃で保存)との皮膚接触は凍傷を引き起こし、深い潰瘍を伴う重度の熱傷を引き起こす。
眼
アンモニアは、他のアルカリよりも容易に浸透し、眼にダメージを与える傾向がある。低濃度のアンモニア蒸気(100 ppm)でも、眼の刺激を急速に自覚する。高濃度のガスまたは濃水酸化アンモニウムとの接触は、角膜の表面細胞の腫脹と脱落を引き起こし、一時的または永久的な失明を引き起こしうる。
胃腸
アンモニアの摂取後の一般的な症状は、吐き気、嘔吐、腹痛である。家庭用アンモニア(5-10%)の摂取により、重度の食道熱傷が発生した。嚥下、よだれ、食道の痛み、嚥下困難は、より重大な損傷を示唆している。胸骨下の胸痛、腹痛と硬直は、深刻な損傷と食道または胃の穿孔を示唆している。
鑑別診断
ホスゲン は、高濃度のにおいと、肺水腫の発症の遅延が特徴である。神経剤 は、水様分泌物と呼吸困難を誘発するが、縮瞳、発作、発症の速さなど、アンモニアと区別できる多くの他の症状がある。びらん剤 (マスタード )の呼吸器毒性は通常遅延するが、末梢気道ではなく中枢気道に影響を与える。 呼吸困難を引き起こすのに十分なほど重度のびらん剤 毒性は、通常、上気道閉塞を伴う気道壊死を引き起こすことが多い。
塩素 急性期管理の概要
塩素 は刺激臭のある黄緑色の不燃性ガスである。塩素 の臭気または刺激性は、0.32 ppmでほとんどの個人が認識できる。これは、OSHAの許容暴露限界(PEL)である1 ppm未満である。塩素 の臭気または刺激性は、危険な濃度の適切な警告を提供する。塩素 は空気より重く、低地に集まる。
救援者保護
塩素 ガスのみにさらされた人は、一般的に二次汚染の大きなリスクをもたらさない。塩素 系漂白剤または同様の溶液を含ませた衣服や皮膚は、救援者を腐食させ、有害な塩素 ガスを放出する。PPE が必要である。レベルB –C は、周囲の温度と、ホット/ウォームゾーン からの距離に応じて、通常は十分である。 (レベルとしてPAZのHAZMATを使用)ブチルゴムまたは適切な破透特性を持つ手袋を使用する。救援者が防護具を使用すると、子供に恐怖が生じ、それ以降の管理作業に対するコンプライアンス(従順度)が低下する場合があることに注意する。
塩素 特有のトリアージ
多数傷病者が発生する状況では、無症状の患者と、鼻、喉、眼と気道(おそらくわずかな咳を伴う)の軽微な灼熱感を経験した患者は帰宅が許可されることがある。ほとんどの場合、これらの患者は1時間以内に症状がなくなる。症状が現れたり再発したりした場合は、すぐに診療を受けるようにアドバイスする。少数の患者しかいない場合、または犠牲者に幼児(特に乳児または特別なニーズのある患者)が含まれる場合、救急外来観察エリアで6〜12時間監視する必要がある。塩素 ガスにのみさらされ、皮膚や眼の刺激がない患者は、除染 の必要はない。これらの患者はすぐに診療エリアに移動可能である。塩素 にさらされたと治療者が感じた場合、その患者は観察のために入院されるべきである。
除染
救急隊員・医療従事者は、塩素 ガスのみに曝された犠牲者からの二次汚染のリスクが低い。塩素 ガスを放出する。塩素 ガスにのみさらされ、皮膚や眼の刺激がない患者は、除染 の必要はない。これらの患者はすぐに診療エリアに移動可能である。
暴露経路
吸入
塩素 へのほとんどの暴露は吸入によって起こる。しかし、職場で発生するような長期にわたる低濃度の曝露は、嗅覚疲労や塩素 の刺激作用への耐性につながる。塩素 は空気より重く、換気の悪い場所、密閉された場所、または低地に窒息を引き起こす。
皮膚/眼との接触
液体塩素 または濃縮蒸気に直接触れると、重度の化学熱傷を引き起こし、細胞死と潰瘍を引き起こす。
経口摂取
塩素 は室温で気体であるため、経口摂取は起こりにくい。塩素 を生成する可能性のある溶液(例:次亜塩素酸ナトリウム溶液)を摂取すると、腐食性の傷害を引き起こす。
臨床徴候と症状
呼吸器
水溶性であるため、塩素 は主に上気道で吸収される。低濃度(1-10 ppm)暴露は、眼や鼻の炎症、喉の痛み、咳を引き起こす。高濃度(> 15 ppm)吸入は、非常に急速に呼吸困難を引き起こす。これらの症状はほとんどすぐに起こり、喘鳴の初期症状が現れ、その後すぐに喘鳴、ラ音、喀血、肺水腫が続く。肺水腫の臨床徴候は、中程度の曝露の2〜4時間後と重度の曝露の30〜60分後に現れる。呼吸停止を伴う喉頭痙攣の即時発症が起こり得る。
心血管
最初の頻脈と高血圧、続いて低血圧が発生することがある。
胃腸
塩素 を生成する可能性のある溶液(例:次亜塩素酸ナトリウム溶液)の経口摂取は、食道と胃に重大な損傷を引き起こす。食欲不振、よだれ、嚥下障害は、より重大な損傷を示唆している。胸骨下の胸痛、腹痛、腹膜刺激症状の出現は、深刻な損傷である食道または胃の潜在的な穿孔を示唆している。
皮膚
塩素 は皮膚の炎症を引き起こし、十分な濃度で、灼熱痛、炎症、水疱を引き起こす。液化塩素 は凍傷を引き起こす。
眼球
ガス濃度が低いと熱傷、発赤、結膜炎、流涙を引き起こす。高濃度では角膜のやけどを引き起こす。
鑑別診断
ホスゲン は、高濃度のにおいと、肺水腫の発症の遅延が特徴である。塩素 は、低濃度でも特徴的な臭気があり、呼吸困難、気管支痙攣、眼、皮膚、上気道の刺激がすぐに始まる。神経剤 は、水様分泌物と呼吸困難を誘発するが、縮瞳、発作、発症の速さなど区別できる多くの他の症状がある。びらん剤 (マスタード )の呼吸器毒性は通常遅延するが、末梢気道ではなく中枢気道に影響を与える。呼吸困難を引き起こす重度のびらん剤 毒性は、通常、上気道閉塞を伴う気道壊死を引き起こすことが多い。
シアン化水素 急性期管理の概要
シアン化水素 は特有の苦いアーモンドの臭いがあるが、一部の人はそれを感ぜず、その結果、危険な濃度として自覚できない。シアン化水素 の臭気は2〜10 ppm(OSHA PEL = 10 ppm)で自覚できるが、危険濃度の十分な警告としては役に立たない。においの知覚は遺伝的特性であるとされている(一般の人口の20%から40%はシアン化水素 を検出できない)。シアン化水素 は、あらゆる暴露経路で非常に有毒である。シアン化物の量、曝露時間、曝露経路はすべて発症までの時間と病気の重症度に影響する。シアン化水素 ガスの高用量の吸入後数秒であり、重篤な中枢神経、心血管、と呼吸器系の影響が突然発生し、数分以内に死亡する。被曝量が少ないと、兆候や症状が現れるまでに時間がかかる場合がある。
救援者保護
衣服または皮膚がシアン化物含有溶液で汚染されている人は、直接接触するか、または放出ガス蒸気を介して、救援者を二次的に汚染する。PPE が必要である。レベルB –C は一般に、周囲の温度と、ホット/ウォームゾーン からの距離に応じて通常は十分である。
シアン化物剤の特定のトリアージ
高濃度のシアン化物ガスは数分で死に至る。ただし、濃度が低いと症状が徐々に現れ、トリアージ オフィサーに課題が生じる。一般に、致死量のシアン化物に曝露した人は、曝露後5〜10分以内に死亡する。
即時(1)
昏睡、けいれん、無呼吸、重度の気道、消化管または骨格筋の病変。
遅延(2)
生命を脅かすものではないが、呼吸器への関与、全身への影響、意識状態の変化。
最小限(3)
患者の歩行と会話可能。シアン化水素 溶液を摂取した患者、または皮膚や眼に直接接触した患者は、少なくとも4〜6時間は救急外来で厳重に監視する必要がある。
除染
シアン化水素 ガスのみに暴露された患者は、外衣を脱いで髪を洗うだけで済む。他の患者は完全な除染 を必要とする。
暴露経路
シアン化物の毒性を誘発する手段は、吸入と皮膚や眼との接触によるものである。
臨床徴候と症状
中枢神経
症状は、頭痛、不安、興奮、混乱、嗜眠、痙攣発作、昏睡などの進行性低酸素症に典型的である。
心血管への影響
最初は徐脈と高血圧が発生し、その後に低血圧と頻脈が発生することがある。最終事象は一貫して徐脈と低血圧である。
呼吸器
最初の患者の所見には、呼吸数の増加、息切れ、胸部圧迫感などがある。中毒が進行すると、喘ぎ呼吸となり呼吸は遅くなる。中枢性チアノーゼは発生する場合と発生しない場合がある。肺水腫を起こすことがある。
消化器
シアン化物の摂取後に消化管毒性が発生する。これには腹痛、吐き気、嘔吐が含まれる。
皮膚
静脈ヘモグロビンの酸素飽和度の増加の結果として、チェリーレッドの皮膚の色が現れることがある。シアン化物は直接チアノーゼを引き起こさない。存在する場合、それはショックによる二次的なものである。
眼球
液体シアン化物に直接接触すると、眼の炎症や腫れを引き起こす。
鑑別診断
大量の患者のイベント事案では、シアン化物または神経剤 の両方が存在し、突然の意識消失、けいれんと無呼吸が起こりえる。神経剤 は典型的には縮瞳、大量の口や鼻からの分泌物、線維束性筋収縮がある。シアン化物は、瞳孔が正常または散瞳し、分泌物は少なく、筋肉のけいれんを起こす。
マスタード 急性期管理の概要
硫黄マスタード は、黄色から茶色の油性液体で、わずかにニンニクまたはマスタード の香りがする。揮発性は低いが、暖かい季節には蒸気が危険なレベルに達することがある。硫黄マスタード は、皮膚、眼、気道の損傷を引き起こすびらん剤 である。これらの薬剤は接触から数分以内に細胞の変化を引き起こすが、痛みやその他の臨床効果の発現は通常1〜24時間遅れる。硫黄マスタード は、接触点で組織に損傷を与え、全身的に吸収される非常に反応性の高いアルキル化剤である。
救援者保護
二次汚染-硫黄マスタード で皮膚または衣服が汚染されている人々は、直接接触または放出ガス蒸気によって救援者を汚染する。PPE が必要-ホット/ウォームゾーン からの距離に応じて、通常はB-C PPE で十分である。蒸気暴露の懸念がある場合にレベルA PPE が必要になる。
特有のトリアージ
マスタード への暴露によるほとんどの患者は、数日から数か月間治療継続が可能な救命救急センターや集中治療施設に転院する必要がある。曝露の現場から直接到着した患者(30〜60分以内)は、症状を示すことはまれである。暴露後、症状が発生するのが早ければ早いほど、症状が進行して重症になる可能性が高くなる。
即時(1)
マスタード の患者、特に眼の病変を伴う患者は、除染 の目的で即時に分類されることがよくある。曝露から2分以内の即時除染 は、組織への損傷を減らすことができる。液体マスタード による患者は、体表面積の50%以上を超える熱傷、または軽度の熱傷と肺病変の組み合わせ(液体マスタード の中央致死量は体表面積の約25%)では、数週間から数か月の集中治療が必要になる(場合によっては無菌環境が必要となる)。
遅延(2)
ほとんどのマスタード 患者は、通常、医療処置と除染 の両方で遅延として分類される。
最小限(3)
非常に小さな病変(重要でない領域の体表面積の2%未満)。
エクスペクタント
液体曝露に続発する体表面の50%以上の熱傷を伴う犠牲者
カテゴリー(優先)発症の兆候臨床徴候
即時(1)
暴露後4〜12時間以内の下気道徴候(呼吸困難)
遅延(2)
暴露後>4時間(眼と皮膚):
最小(3)
暴露後4時間以上視力障害のない小さな眼の病変
除染
曝露後1〜2分以内の除染 は、その後の組織の損傷によって引き起こされる影響を減らす唯一の有効な手段である。他の人の汚染を防ぐために、除染 は依然として行われるべきである。
暴露経路
吸入-硫黄マスタード は気道から容易に吸収される。
皮膚/眼の接触
マスタード の蒸気と液体は、眼、皮膚、粘膜から吸収される。マスタード への皮膚と眼への暴露、液体マスタード への皮膚と眼への暴露は全身毒性を引き起こす。マスタード への暴露の重症度による臨床効果と発症時間マスタード 蒸気の吸入による症状の発現は一般に遅く、数日にわたって激化する。接触部位での局所的影響と化学吸収による全身的影響の両方が発生することがある。多くの場合、臨床効果は曝露後数時間まで発生しない。
眼
びらん剤 への暴露の影響は、1時間以上現れない場合がある。暴露すると、激しい眼の痛み、腫れ、流涙、羞明を引き起こす。高濃度は、角膜浮腫、穿孔、失明、後に瘢痕を引き起こす。
皮膚
液体に直接皮膚をさらしても、すぐには痛みはないが、紅斑や水疱が発生することがある。掻痒性発疹は4〜8時間以内に発生し、その後2〜18時間後に水疱が発生する。湿った皮膚(腋窩、鼠径部)は水ぶくれを最も起こしやすい。硫黄マスタード 蒸気への暴露後の直接的な皮膚への影響は、接触の程度にもよるが、通常は液体の接触に比べてそれほど深刻ではない。蒸気との接触はしばしば1度と2度のやけどを引き起こすが、液体との接触は2度と3度のやけどを引き起こすことが多い。
呼吸器
灼熱の鼻の痛み、鼻出血、副鼻腔の痛み、喉頭炎、味覚と嗅覚の喪失、咳、喘鳴、呼吸困難が発生することがある。呼吸上皮の壊死は、偽膜形成と気道閉塞を引き起こす。上気道と下気道の暴露濃度依存性炎症反応は、暴露後数時間で発症し始め、数日間進行する。
胃腸
摂取すると消化管に化学熱傷を引き起こす。吐き気や嘔吐は、摂取または吸入後に発生する。
全身への影響
高用量での神経学的症状には、不眠症、興奮性亢進、けいれんなどがある。造血作用には、骨髄抑制と致命的な合併症、出血、貧血のリスクの増加が含まれる。
鑑別診断
特に暴露が検出されず、症状が軽度の場合は、暴露と症状の発現との間の遅延が診断上の課題となる場合がある。ルイサイト のような物質は即座に痛みを伴う。
神経剤 急性期管理の概要
神経剤 (NA)は、既知の化学剤の中で最も有毒である。それらは有機リン系農薬(OP)と化学的に類似しており、アセチルコリンエステラーゼ酵素を阻害することにより、その生物学的効果を発揮する。 神経剤 は、数秒以内に意識消失と痙攣を引き起こし、数分以内に呼吸不全で死亡する。
揮発性神経剤 (蒸気)
神経ガスは、吸入と眼との接触により容易に吸収され、局所的と全身的な影響を迅速にもたらす。タブン [GA]、サリン [GB]、ソマン [GD])の薬剤は、無色透明で味のない液体で、水とほとんどの有機溶剤に溶解する。サリン [GB]は無臭で、最も揮発性の高い神経ガスで、水とほぼ同じ速度で蒸発する。 タブン [GA]はわずかにフルーティーなにおいがし、ソマン [GD]はわずかに樟脳のようなにおいがある(これらは信頼できない)。
低揮発性神経剤 (液体)
液体神経剤 は皮膚を通して容易に吸収される。ただし、効果は数分から最大18時間まで遅延することがある。VX は透明な琥珀色の無臭の油性液体である。それは水と他のすべての溶媒に可溶である。揮発性が最も低い神経剤 である。
救援者保護
衣服または皮膚が神経ガス含有溶液で汚染されている人は、直接接触するか、またはガスを放出する蒸気によって、救援者を二次的に汚染する。PPE が必要-レベルA
神経剤 固有のトリアージ
重度の症状-意識消失、けいれん、無呼吸、弛緩性麻痺が含まれる。神経剤 への皮膚曝露による遅延効果は、曝露後最大18時間は発生しない場合がある。
神経剤 患者のトリアージ
即時(1)
2つ以上のシステム(呼吸器、胃腸、心、筋肉、中枢神経など)で、意識障害、会話はできるが歩行できない、中程度から重度の影響
遅延(2)
薬剤曝露または解毒剤からの回復
最小限(3)
歩くことができる、話すことができる
エクスペクタント(限られたリソース)
意識なし
除染
皮膚または衣服が液体神経ガスで汚染されている患者は、直接接触するか、またはガスを放出する蒸気によって救援者を汚染することがある。
暴露経路
吸入-神経ガスは気道から容易に吸収される。露出後数秒から数分以内に鼻水と喉や胸の圧迫感が始まる。神経剤 の蒸気は空気より重い。臭気は検出の適切な警告を提供しません。神経剤 の液体は、皮膚や眼から容易に吸収される。蒸気は、非常に高濃度でない限り、皮膚を通して吸収されない。眼への影響は、直接接触と全身吸収の両方から生じることがある。液体神経剤 との皮膚接触後の症状の性質とタイミングは、被曝量に依存する。効果は数時間遅れることがある。
臨床徴候と症状
神経剤 は強力なアセチルコリンエステラーゼ阻害剤であり、暴露経路に関係なく同じ兆候と症状を引き起こす。ただし、初期の影響は暴露量と暴露経路に依存する。神経剤 の毒性に対して大人よりもはるかに脆弱である。
神経筋
縮瞳(大量の患者の状況での神経ガス曝露を示唆する)、線維束性筋収縮、混乱、痙攣発作、弛緩性麻痺、昏睡。
肺
胸の圧迫感、喘鳴、息切れ、呼吸不全。
胃腸
吐き気、嘔吐、腹部けいれん、失禁。
その他
鼻水、過度の唾液分泌と発汗、排尿。
鑑別診断
重度の中毒者の診断は簡単である。 縮瞳、分泌物多量、気管支痙攣、線維束性筋収縮、痙攣発作の組み合わせが特徴的である。
ホスゲン 急性期管理の概要
ホスゲン は、47°F(8.2°C)未満の無色の発煙液体と47°Fを超える無色の不燃性ガスで、刈り取った干し草のような窒息臭がある。ホスゲン の臭気閾値は、現在の吸入暴露限界よりも大幅に高くなっている。したがって、臭気による危険な濃度の警告は不適切である。
救援者保護
ホスゲン ガスのみに曝された人は、一般に二次汚染の大きなリスクをもたらさない。ホスゲン (周囲温度が8.3℃未満)で汚染されている人は、直接接触または放出ガス蒸気によって救援者を二次的に汚染することがある。PPE が必要である。レベルB –C は一般に、周囲温度と、ホット/ウォームゾーン からの距離に応じて適切である(Level As PRNにはHAZMATを使用)。ブチルゴムまたは適切な破透特性を持つその他の手袋素材を使用する。救援者が防護具を使用すると、子供に恐怖が生じ、それ以降の管理作業に対するコンプライアンス(従順度)が低下する場合があることに注意する。
ホスゲン 固有のトリアージ
結膜炎、鼻炎、咽頭炎、気管支炎、流涙、眼瞼けいれん性結膜充血、上気道刺激などの即時の刺激作用が、3〜5 ppmの濃度への曝露後に発生することがある。ホスゲン の患者は、おそらくLD50を吸入しており、適切にサポートされない場合は深刻なリスクがある。ホスゲン 曝露が不明な患者は注意深く観察する必要がある。ホスゲン は凍傷の危険性があり、角膜混濁を引き起こす。ホスゲン 暴露が不明な患者は注意深く観察する必要がある。患者に兆候や症状がなく、ホスゲン 曝露終了後8時間で胸部X線フィルムの異常ない場合、帰宅が許されることがある。ただし、胸部X線が利用できない場合は、無症状の犠牲者の観察を24時間継続する必要がある。
除染
皮膚や眼の刺激の徴候がないホスゲン ガスのみにさらされた犠牲者は、ホット/ウォームゾーン の外の職員に二次汚染の実質的なリスクをもたらさないため、治療エリアにすぐに移動できる。除染 :ホスゲン 液との接触が疑われるすべての患者(周囲温度が8.3℃未満)と、皮膚や眼の刺激があるすべての犠牲者は、以下に説明する除染 が必要である。
暴露経路
吸入-吸入はホスゲン 曝露の主要な経路である。呼吸器刺激物質としてのホスゲン の影響は軽度で遅延することがあり、長時間の暴露につながる即時回避が欠如することがある。ホスゲン は空気より重く、換気が悪い、低地、または密閉された空間での酸素置換により窒息を引き起こす。ホスゲン ガスが湿ったまたは濡れた皮膚に接触すると、刺激や紅斑を引き起こす。空気中の濃度が高いと、角膜の炎症や混濁を引き起こす。圧力下で液体ホスゲン と直接接触すると、凍傷のほか、激しい刺激や腐食作用を引き起こす。ホスゲン は室温で気体であるため、経口摂取する可能性は低い。
臨床徴候と症状
低濃度を吸入すると、最初は兆候や症状が発生しないか、眼と喉の軽度の刺激、咳、窒息、胸部の圧迫感、吐き気と時折の嘔吐、頭痛、と流涙に続発する症状を引き起こす。
呼吸器
無症候性の期間が30分から48時間続いた後、重度の肺損傷を発症している人では、呼吸の仕事が増加し、その後低酸素症が進行して、進行性の肺水腫が起こる。
心血管
重度の肺水腫に続発する循環虚脱。
皮膚
ホスゲン は皮膚の炎症を引き起こすことがあり、十分な濃度で熱傷の痛み、炎症、水疱を引き起こすことがある。液化ホスゲン は凍傷を引き起こす。
眼
蒸気濃度が高いと、眼球破裂や出血を生じることがある。液体ホスゲン との接触により、角膜が曇り、穿孔の発見が遅れることがある。
鑑別診断
ホスゲン は気道刺激剤であるが、肺水腫の発症の潜伏のために独特の毒性学的懸念があるため、他の一般的な化学刺激剤からの典型的な症状と区別することは重要な考慮事項である。ホスゲン は、高濃度のにおいと、肺水腫の発症の遅延が特徴である。塩素 は、低濃度でも特徴的な臭気があり、呼吸困難、気管支痙攣、眼、皮膚、と上気道の刺激がすぐに始まる。神経剤 は、水様分泌物と呼吸困難を誘発するが、縮瞳、発作、発症の速さなど、肺剤と区別できる多くの他の症状がある。びらん剤 (すなわちマスタード ガス)の呼吸器毒性は通常遅延するが、末梢気道ではなく中枢気道に影響を与える。呼吸困難を引き起こすのに十分なほど重度のびらん剤 毒性は、通常、上気道閉塞を伴う気道壊死を引き起こすことが多い。
目次に戻る
Ⅴ 背景となる理論 1.基本的な考え方
患者の救命や合併症を最小限にすることを最大限に尊重する。そのためには救命処置までの時間を重視し、治療の効果を最大限上げるためにすべての患者にDDABC (*注)を迅速に提供することを目的とする。
(解説)
東京地下鉄サリン 事件では、病院での医療者の2次被害が問題となった。このため、現行の初動マニュアルやNBC災害・テロ対策研修等では、「対応要員のレベルC のPPE の着用の徹底」、「病院建物に入る前の除染 実施の徹底」、「汚染区域と非汚染区域の区別の徹底」が強調されてきた。一方で、実際の訓練で検証を行ったところ、こうした活動の重視は、ゲートコントロール や除染 エリアの手前で多くの患者の停滞を生み、救命処置や解毒薬投与への遅れにつながり、生命及び機能的予後に大きく影響を与えることが明らかとなった。東京地下鉄サリン 事件では、心肺停止の患者が迅速な救命処置により社会復帰した症例が報告されている。患者の救命を最大限に尊重し、時間を意識した対応が求められる。本研究班では、世界における最新の知見や動向の調査を踏まえ、「理想的な計画・準備」から、「効果的かつ現実的な計画・準備」へと考え方を大きく転換し、時間短縮により患者の救命と後遺症の軽減を意識した対応が不可欠であるという認識に至り、初動マニュアルを改定した。除染 (Decontamination)が重要でありDDと呼んでいる。化学テロの初動ではABCの前にDDを行うことが重要であり化学テロの診療手順はDDABC となる。神経剤 曝露の場合、分泌亢進、気道攣縮などにより気道確保のための気管挿管や有効な人工呼吸が困難になる場合もある。このような場合も、硫酸アトロピンやPAMの投与を早期に行うことで気道確保(A)が可能となる。除染 ):患者の除染 を優先することで患者の救命と共に、医療者の二次被害を避けることが可能となる。
2.防護衣(PPE )の考え方
東京地下鉄サリン 事件の際には汚染された患者が除染 されることなく病院建物内に入り、多くの病院職員に2次被害をもたらした。これを避けるためには警備員や病院職員を病院敷地の出入口(門)や建物の出入口(玄関)に配置し、通常の患者と、災害現場付近から来院する汚染の可能性のある患者をいち早く発見し、病院建物内への侵入を防止し、待機場所や脱衣場所へ誘導する必要がありこの活動をゲートコントロール という。除染 が完了していない患者に対応する要員は、原則として、顔面全体を覆うことができる面体 型の濾過式呼吸防護具(レベルC 面体 )とレベルC 化学防護衣 が必要である。一方、ゲートコントロール 要員は患者と直接接触しないならば、その要員が装備するPPE は、気道呼吸に関しては、顔面全体を覆うことができる面体 型の濾過式呼吸防護具(レベルC )を必要とするが、防護衣 はタイベックス型の防護衣 や病院で調達可能な全身を被包できる手術用ガウンやエプロンや(レベルD 相当)が許容される(以下、「レベルD+ 」という)。同様に直接汚染患者に接触しないことが想定される本部要員、誘導、伝令、搬送介助、自力脱衣介助等の要員のPPE も「レベルD+ 」が許容される。なお、水除染 の介助者は、耐浸水性を有する化学防護衣 、手袋、長靴の着用を原則とする。除染 が完了した患者を対応する要員は、レベルD で対応可能である。二次汚染の危険があると判断されたならば、除染後の患者対応においてもレベルC 面体 の着用が推奨される。
(解説)
米国労働安全衛生局(OSHA)のガイドラインでは、災害現場において活動する消防警察等の災害現場での対応者(first responder)がウォームゾーン で活動する場合はレベルB のPPE で活動し、原因物質や濃度が同定された後にレベルC のPPE が使用できるとしている2。一方で病院では、原因物質が存在する現場とは異なり、原因物質は患者や衣服に付着する物質に限定されるため、想定される濃度は極めて低いと推定され、現場の対応とは異なる基準が必要である3。OSHAの病院受け入れガイドライン4では、病院での対応者(first receiver)を災害現場での対応者(first responder)と区別し、病院対応でのPPE は除染 エリアでは電動ファン付き呼吸用防護具(PAPR : Powered air-purifying respirator)を有したレベルC が標準であり、診療エリアではレベルD が標準であるとしている。また、吉岡ら5は、「開放空間においては直接未除染被災者と接触するスタッフ以外、ウォームゾーン では個人防護 装備は不要と思われる。医療機関のゲートコントロール 要員には数少ないレベルC 防護 装備を使用せず、除染 スタッフのみが使用するのがコミュニケーション上も有効な対応である」と述べている。一方、安全の観点から気道、顔面粘膜、呼吸の防護 は重要である。専門家によるWGの検討においては、汚染患者に直接接触する可能性の少ないゲートコントロール 、伝令、本部要員、誘導、移動搬送、自力脱衣介助等の要員は、レベルC 相当の面体 型の濾過式呼吸防護具や吸収缶 での装備に加え、皮膚に関しては院内における標準防護 装備(レベルD )が許容されるとし、これを「レベルD+ 装備」と名付けた。なお、水除染 介助者については、化学剤が溶け込んだ洗浄水により露出されている皮膚への曝露や防護服の浸透の危険がある。そのため、全身を覆いかつ耐透過性、耐浸透性(撥水性)の高いレベルC (呼吸、皮膚)の防護衣 、手袋、長靴の着用を原則とした。
3.除染 の考え方
1)乾的除染
乾的除染 とは衣服の除去(脱衣)と露出部や汚染部位の拭き取り(清拭)により原因物質を取り除く除染 法である。具体的には、①外套の脱衣、②露出部や汚染部位の局所清拭を実施する。歩行・臥位にかかわらず乾的除染 を出来るだけ多くの患者に迅速に実施する。自ら実施可能な患者は自己脱衣・自己清拭を推奨する。介助が必要な患者についてはスタッフや患者の同行者が介助する。担架搬送が必要な患者は、スタッフが衣服を裁断し、衣服を除去し、露出部の清拭を行う。
2)自己除染 の推奨
自分自身で脱衣可能な患者は可能な限り早期に自己脱衣を実施し、脱衣した衣服は袋に入れ密閉し、露出部位をウェット・ティッシュ等で自己清拭する(自己除染 )。自己脱衣のための設備の整備や物品の備蓄を推奨する。自己脱衣は受傷直後に実施することを推奨し、病院施設外での実施を推奨する。平時から一般市民に自己脱衣の啓発を行うことが推奨される。
3)水除染
水除染 とは水を用いて洗浄除去・希釈することにより原因物質を取り除く除染 法である。乾的除染 に加えて水除染 が必要な患者は、皮膚への浸達や皮膚症状がある場合に限定される。脱衣場所や除染 設備の設置については、設置時間の短縮、設置人員や業務負担の軽減、24時間365日の対応の確実性をはかるために既存の設備を利用することが推奨される。また水除染 の方法も、全身除染 設備に限定せず、ペットボトル、バケツ、水道等病院で可能なものを利用する。水除染 は病院建物外で行うことが理想であるが、乾的除染 が完了した患者に対しては病院建物内の除染 施設で水除染 を追加することが許容される。
(解説)
米国生物医学応用研究開発局(BARDA: Biomedical Advanced Research and Development Authority)から発出されている除染 マニュアル「PRISM(Primary Response Incident Scene Management)」において、Rule of Tenとして図示されているが、脱衣で90%の除染 が、露出部の拭き取りで99%の除染 が可能とされている6。最近、英国では、患者各自が脱衣を実施し、さらに顔面や手の露出部位や髪を拭き、その後必要に応じて専門チームによる除染 を行うプロトコールが提案されている7。わが国でも、自己脱衣を推奨し、露出部の拭き取りを出来るだけ多くの患者に迅速に施し、必要な人・部位にのみ水除染 を追加する方策を標準とした。
4.ゲートコントロール
ゲートコントロール とは、警備員や病院職員を病院敷地の出入口(門)や建物の出入口(玄関)に配置し、通常の患者と、災害現場付近から来院する汚染の可能性のある患者をいち早く発見し、病院建物内への侵入を防止し、待機場所や脱衣場所へ誘導する活動を指す。病院から汚染を守り、院内における二次被害を防止するために重要な活動で、発災の覚知から迅速に行う必要がある。敷地のゲートコントロール を行う警備員やその他の要員は前述のレベルD+ としてレベルC 相当の面体 型の濾過式呼吸防護具や吸収缶 での装備に加え、皮膚に関しては院内における標準防護 装備(レベルD )の着用が許容される。建物のゲートコントロール 要員は、通常の服装(レベルD )で可能である。ゲートコントロール 要員の役割として患者に対して自己脱衣・自己清拭を促すことが推奨される。
(解説)
過去の事例を検討すると、患者は何の前触れもなく来院する。化学テロ・災害の情報は直後では明らかでない。災害発生後現場で除染 されない患者が多数来院する。東京地下鉄サリン 事件では全患者の80%が独力で除染 もされないまま病院に到達した8。病院は日頃より消防機関や警察等と連携をとり、災害情報が迅速に提供される態勢を整えると共に、何らかの発災の情報を得た場合は、ゲートコントロール をいち早く行う必要があることを強調した。
5.サーベイ
患者の中毒症状(トキシドローム )より原因物質を推定する。最初の数名の患者や脱衣した衣服に対して、放射線検知を行う。
(解説)
早期からの患者サーベイ も重要である。化学災害においては、放射性物質を除外すると共に、症状の組み合わせにより原因物質の推定は可能であるとされておりトキシドローム とよばれている。トキシドローム により原因物質と程度を類推することができ9、拮抗薬の投与の目安となる。
6.ゾーニング
除染 エリアと診療エリアをわける。除染 エリアはウォームゾーン (Warm Zone)、診療エリアはコールドゾーン (Cold Zone)とも呼ばれる。
7.平時とテロ災害対応の連続性
通常の中毒救急事案から化学テロ災害事象へ連続して移行できる計画や準備を提案する。院内においても二次汚染の危険があると判断されれば気道、呼吸、顔面皮膚粘膜を防御する目的に面体 型の濾過式呼吸防護具(レベルC )を直ちに着用することが推奨される。
(解説)
平時の救急対応事案から多数患者災害対応に連続的に対応できる体制が不可欠である。2008年5月農薬クロロピクリンを飲んで自殺を図り搬送された患者の吐物から強い塩素 系ガスが発生し、吸い込んだ医師、病院スタッフ、患者等10名が入院する事件が発生した10。米国でも有機リン農薬服用患者の嘔吐により、病院スタッフの二次被害が発生し、アトロピンやPAMの投与を要した事例が報告されている11。病院スタッフが外傷診療等で使用する標準PPE に加え気道、顔面粘膜、呼吸の防護 できる面体 型の濾過式呼吸防護具を迅速に装着できる準備を平時から整備することが重要である。また、院内に汚染された患者が万一侵入した場合でも、職員や通常の患者から隔離できる区画や除染 設備を24時間365日ベースで運用できるよう院内や救急部門隣接施設に除染 設備が必要である。
目次に戻る
化学テロ対応各論へ戻る
化学テロ対応各論(指揮者・病院管理者向け)へ戻る
化学テロ対応各論(患者対応者向け)へ戻る
化学テロ対応各論(災害現場対応者向け)へ戻る
参考文献
1.厚生労働科学研究事業「健康危機管理における効果的な医療体制のあり方に関する研究」班編:救急医療機関におけるCBRNEテロ対応標準初動マニュアル.永井書店、東京、2009
2.Occupational Safety and Health Administration. Hazardous Waste Operations Emergency Response. Washington, DC. Occupational Safety and Health Administration; July 1, 2002. 29 CFR 1910.120(q)(3)(iii –iv ).
3.Hick JL, et. al. Protective Equipment for Health Care Facility Decontamination Personnel: Regulations, Risks, and Recommendations. Ann Emerg Med. 2003; 42: 370-380.
4.Occupational Safety and Health Administration. Best Practices for Hospital-Based First Receivers of Victims from Mass Casualty Incidents Involving the Release of Hazardous Substances. Occupational Safety and Health Administration. 3249-08N. 2005. https://www.osha.gov/Publications/osha3249.pdf (Accessed on June 1st, 2019.)
5.吉岡敏治ら.中毒研究. 2019; 32: 19-29.
6.Primary Response Incident Scene Management (PRISM) Guidance for Chemical Incidents. Volume1: Strategic Guidance for Mass Casualty Disrobe and Decontamination. Biomedical Advanced Research Development Authority, 2015.
7.Chilcott RP, et al. Emerg Med J. 2019; 36: 117-123.
8.Okumura T, Suzuki K, Atsuhiro F, et al. The Tokyo subway sarin attack: disaster management, part 1: community emergency response. Acad Emerg Med. 1998; 5: 613-617.
9.Chemical Hazards Emergency Medical Management:CHEMM Toxidrome Cards
10.NIH CHEMM Toxidrome cards https://chemm.hhs.gov/toxidrome_cards.htm (Accessed on September 9th, 2018)
11.小山 洋史ら.クロルピクリン集団災害における危機管理 (特集 集団中毒に対する危機管理体制–第30回日本中毒学会シンポジウム).中毒研究. 2009; 22, 25-31.
12.Merrit N. Malathion overdose: when one patient creates a departmental hazard. J Emerg Nurs. 1989; 15: 463-465.
13.Chemical Hazards Emergency Medical Management.Information for the Hospital Providershttps://chemm.hhs.gov/hospitalproviders.htm March, 29th, 2023 Accessed
令和元年度厚生労働行政推進調査事業費補助金(厚生労働科学特別研究事業)
2020年オリンピック・パラリンピック東京大会等に向けた包括的なCBRNEテロ対応能力構築のための研究
化学テロ発生時の多数患者対応(病院内)に関わる研究
化学テロ対応各論へ戻る
化学テロ対応各論(指揮者・病院管理者向け)へ戻る
化学テロ対応各論(患者対応者向け)へ戻る
化学テロ対応各論(災害現場対応者向け)へ戻る