本項の全文ページはこちら
目次
Ⅲ 災害発生知覚後の対応
5.サーベイ(SURVEY)
6.除染(DECONTAMINATION)
7.トリアージ(Triage)
8.評価と診療(Evaluation and Care)
Ⅳ 病院・救急部門における急性期患者ケアのガイドライン(CHEMM)
アンモニア
塩素
シアン化水素
マスタード
神経剤
ホスゲン
Ⅲ 災害発生覚知後の対応
・目的
化学テロ災害発生時に、迅速に病院受け入れ態勢を構築する。
病院職員や外来・入院患者の2次被害を防止する
5.サーベイ(SURVEY)
数人の患者に対して症状の組み合わせ(トキシドローム)から原因物質を推定する行為をサーベイという。放射線検知器が使用可能あれば放射線測定を実施して早期に放射線(R、N)の関与を判断する。
・ポイント
・放射線測定を実施する(早期に放射線(R、N)の関与を判断する)
・トキシドロームから原因物質を推定する
・気道確保、体表の活動出血に対する止血のほか、神経剤曝露(縮瞳・分泌亢進、線維束攣縮の存在から判断)に対する硫酸アトロピン投与は容認される。
表5 トキシドローム(CHEMM Toxidrome Cards10をもとに翻訳作成、一部改変)
[table id=15 /]
6. 除染(DECONTAMINATION)
除染とは汚染物質の除去し患者と救援者の被害を軽減する行為である。除染は大別して乾的除染と水除染に分けられる。
・ポイント
・除染とは汚染物質(汚染された衣服を含む)の除去により汚染物質を可能な限り院内に持ち込まないことを目標とする。
・患者に対して迅速に乾的除染(脱衣と露出部の拭き取り)を院外で行う。
・必要な患者にはABCの確保と拮抗薬の投与を除染と同時に行う。
・衣服汚染の皮膚への浸潤、皮膚刺激症状があれば局所の拭き取り、水除染を追加する。
・水除染は院外で行うことが理想であるが、院内の除染設備の使用も許容する。
・除染にはPPEの着用が必要である。レベルCが理想であるが、レベルD(+)も許容する。
・水除染を介助する場合は、耐浸水性を有したレベルCのPPEを推奨する。
・プライバシーの保護を考慮しつつ除染の動線や場所、資器材を平時から事前に計画し訓練しておかなければならない。
(備考)除染における注意点
1.除染責任者は作業前に現場で環境温・湿度の測定を行う。PPEを着用する要員は相互に簡単な健康チェックを行い、何らかの異常を認めた場合には責任者に報告する。作業前には十分な飲水を心がける。
2.個人防護衣(PPE)着用での除染作業は易発汗性、易疲労性の作業環境にあり、作業の継続は個人差があり、個人の体調、環境温、湿度にも左右される。一般には作業継続可能な時間は30分程度といわれ、交代チームを編成し、適宜交代する必要がある。
3.PPE脱着の際にはペアで着用を助け合う。着用時にはマスク、手袋、作業靴の密閉性をお互いに確認し合う。密閉のため、通常、手袋と袖との間、作業靴と裾との間、正中の合わせ目(ファスナー)、襟元、マスクとフードとの間などに幅広い耐水性のテープを使用する。
4.マスクの吸収缶の正確な装着、蓋の開放、マスクに接続される送気部品の接続と電源の確認もペアで確認し合う。
5.手袋着用の原則は3枚で、まん中が耐化学剤性能を有するもので、最内側は日常用いる使い捨て用手袋で、最外側は炭素入りなどの滑りにくい材質の手袋が望ましい。PPEを脱ぐ際には、最後に最内側の手袋を外す。
6.電池を用いマスク内を送気するPPEでは送気が電池エネルギーに依存するため、電池エネルギーの喪失により送気が停止する。送気の停止は作業者の生命にかかわる事態故、このような型のPPEにおいては補充用電池の確保が必須となる。これは電池を用いる機器(喉頭鏡、SpO2モニターなど)全てに共通する。
7.被災者のプライバシー保護に注意する。
8.被災者のバイタルサイン、神経剤曝露の判断(縮瞳、分泌亢進、線維束攣縮)を忘れない。特に爆傷においては鼓膜損傷による難聴が生じる可能性がある。
9.汚染された衣類,靴、拭き取った布類を安全にビニール袋の中へ収納・管理する。
10.汚染中においても緊急処置(蘇生)を優先する。その際、視診、聴診、触診に著しい制限がある。平時よりPPEを着用し定期的な訓練が重要である。
11.PPEを着用しての除染は視野、聴覚の制限と情報伝達の制限、巧緻性の低下が必至であり、白板などの伝言板、説明文、音声案内、身振りなど工夫を有効に利用する。
12.水除染ではテープ類の固定力が著しく低下する。気管挿管実施時の気管チューブの固定は、チューブホルダー(トーマス®ホルダー)の使用が望ましい。
13.除染の際に使用する薬剤はプレフィルドシリンジを用いることを推奨する。
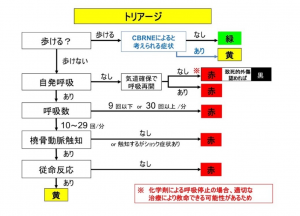
7. トリアージ(TRIAGE)
トリアージとは患者の重症度、緊急度を判断することである。
・ポイント
・除染が終了した患者について治療の優先順位を判断する。
・START式トリアージをベースにしているが、シアン(CN)、神経剤(N)などでは、呼吸停止であっても、拮抗薬の使用によって状態が改善する可能性があるため、致命的外傷患者でない限り安易に黒に判定しない。(東京地下鉄サリン事件では、呼吸停止の患者が迅速な診療により社会復帰できた事例もある。)
トリアージ基準を 図2に示す。
8. 評価と診療(EVALUATION AND CARE)
・目的・ポイント
Primary survey (PS)
・生理学的危機を探知し蘇生する(バイタルサインの安定化)。
・化学テロ災害患者特有の病態CN-N(CN:シアン、N:神経剤)を認知し適切な蘇生と拮抗薬投与を行う。
Secondary survey (SS)
・曝露原因物質の推定を進めながら詳細な身体観察・検査・処置。
・化学剤の特性を念頭に、詳細な発災状況把握と身体観察から原因別の対処を行う。
1.準備
1.場所設定
1.診療場所は、院内災害対応マニュアルに準じる。
2.区分I(赤)、区分Ⅱ(黄)、区分Ⅲ(緑)、区分0(黒)のエリアを設定する。その際に配慮すべきこととして、
1.トリアージからの動線
2.ボトルネックとなりやすいX線撮影や手術室、アンギオ室との動線が交差せずスムーズであるか否かを確認する。
2.人員(スタッフ)配置
1.診療エリアの責任者1名
2.事務職員数名
3.診療を行う医療チーム(医師、看護師):基本的には院内災害対応マニュアルに準じる。
1.区分I(赤)エリア:(医師1名十看護師2名)×2チーム以上
2.区分Ⅱ(黄)エリア:医師1名十看護師2名以上
3.区分Ⅲ(緑)エリア:医師1名、看護師数名
3.資器材
1.レベルD個人防護衣(PPE)を準備。(サージカルマスク、ゴーグル、ガウン、ビニールエプロン、ディスポ手袋、ディスポキャップ)
2.皮膚を露出させないように留意する。
3.通常の診療資器材に加え以下の物品を用意する。
・ホワイトボード、拡声器
・筆記用具、ハサミ、密閉用ビニール袋、ガムテープ、廃棄物箱
・通信機器(無線、院内PHSなど):本部、病棟、手術室、放射線科などとの連絡
・一般診療資器材
・特殊薬剤(PAM、硫酸アトロピンなど
2.手順と注意点
1.受け入れ
1.診療責任者は役割分担をする。
2.診療責任者は診療エリアの場所を設定し、資器材の確認を行わせる。
3.ベッド作成
4.除染終了患者を境界線まで迎えに行く。
5.施設内にも、緊急隔離エリアを準備し、除染が不十分と判断されれば同エリアに移動させ除染を完結する
2.PRIMARY SURVEY
a. 第一印象
外傷診療の第一印象(ABCD評価*)に加え、PSPS**の有無を見てCN-N(シアン、神経剤)を素早く探す。
*(A:気道、B:呼吸、C:循環、D:意識を素早く15秒程度で評価する手順)
**(P:縮瞳、S:鼻汁などの分泌亢進、P;肺・呼吸、S:皮膚・筋所見)
b. 詳細なABCDEアプローチ(通常の外傷診療の手順に加え)
1.Airway:
1)必要なら気管挿管。分泌が多い場合は、神経剤を疑い、吸引。硫酸アトロピン1~2mg筋注。
1.Breathing: 呼吸の評価と安定化
1)頸部・胸部の観察、酸素投与、胸部X線
2)SpO2低下のない呼吸困難ではシアンを疑い、気管挿管と100%酸素投与。
2.Circulation: 循環の評価と安定化
1)皮膚所見、脈の触知、輸液路確保・輸液
3.Dysfunction of CNS: 中枢神経の評価と安定化
1)意識レベル確認、瞳孔所見
2)痙攣コントロールにはジアゼパム5mg静注または10mg筋注投与
3)瞳孔正常、分泌亢進なし、線維束攣縮なしの痙攣ではシアン中毒を疑う。
4.Exposure and Environmental control:除染後の衣類除去と環境管理
1)外傷の合併、皮膚病変評価、保温
2)切迫するシアンを疑ったらSecondary surveyの最初に確定のための情報収集に努める。
重要:Primary Surveyの結果自施設で対応困難と判断されれば上位機関に転院する。
3.SECONDARY SURVEY
Step 1 : 切迫するCN確認
Primary Surveyの中でシアン中毒を疑った場合、迅速に以下のことを実行。
1.動・静脈血液ガス分析(説明できない乳酸アシドーシス、静脈血中の高酸素分圧)
2.情報収集(現場物質簡易検知結果、日本中毒情報センターなど)
3.その結果、確定的と判断した場合は早急に拮抗薬を投与する。シアン中毒の拮抗薬投与はStep 5 参照。
Step 2 : ISAMPLE
1.Information: 情報(現場、中毒情報センター)
重要! 「NBCテロその他大量殺傷型テロ対処現地関係機関連携モデル」に基づき消防本部を介して現地の物質検知情報、日本中毒情報センターの情報を収集し、総合して評価・診療をする。また、患者診療の結果、得られた臨床情報を、消防本部および日本中毒情報センターへフィードバックする。
*個々の医師、機関からの問い合わせによる回線輻輳に注意。
2.Symptoms: 自覚症状
3.Analysis, Antidote and Allergy: 分析結果、解毒剤、アレルギー歴
4.Meal: 最終経口摂取時間
5.Place: どこで?
6.Last action: いつ、何をしていたか?
7.Event: どのような状況で曝露された?
Step 3 : 物質特定と観察
1.状況から曝露が疑われる徴候をみた場合化学テロの発生を疑う。
2.瞳孔(P)、分泌(S)、呼吸・肺(P)、皮膚(S)をチェック:いずれかの物質に合致しない場合、PSPSの陽性所見を重視して、複数の物質曝露を考慮する。
Step 4 : 検査所見、その他
①神経剤:血清ChE低下
②シアン化合物:説明できない乳酸アシドーシス、静脈血中の高酸素分圧
③びらん剤:
マスタード;接触時疼痛なし
ルイサイト; 接触時疼痛あり
ホスゲンオキシウム; 接触時疼痛あり
④放射線(急性放射線症):
・前駆症状(悪心、嘔吐、下痢、頭痛、意識障害、発熱)(被曝直後消失する)
・リンパ球数減少(被曝2時間後から)
Step 5 : 特異的治療
1.神経剤・ 硫酸アトロピン2~4mg(筋注)・・ 分泌が落ち着くまで3~5分ごとに繰り返す・ PAM1g: 20分以上かけて静注
2.シアン化合物・ ヒドロキシコバラミン5g+注射用蒸留水100m/静注(シアノキット(R))・ 直後なら亜硝酸アミル吸入5分ごとに5~6回・ 3%亜硝酸ナトリウム10ml 5~15分かけて・ 10%チオ硫酸ナトリウム125mL 10分以上かけて
3.びらん剤:ルイサイトならBAL(R)2〜4mg/kg 4〜12時間毎
筋注を考慮する
4.窒息剤:特になし
5.オピオイド:ナロキソン塩酸塩0.2mg静脈内投与(反復投与が必要)
6.急性放射線症:特異的な治療なし。合併する外傷などの治療を優先する。
7.放射性物質汚染:合併する外傷などの治療を優先する。安定化の後、局所除染、下記キレート剤投与を考慮する。
Step 6 : 詳細な外傷治療
外傷の場合,詳細な全身観察と根本治療を実施する。
【重要】「NBCテロその他大量殺傷型テロ対処現地関係機関連携モデル」に基づき消防本部を介して現地の物質簡易検知情報、日本中毒情報センターや放射線医学総合研究所の情報を総合して評価・診察する。現地での物質簡易検知結果と身体所見が合致するかを常に考え、相互連絡と現場へのフィードバックをする。
目次に戻る
Ⅳ 病院・救急部門における急性期患者ケアのガイドライン(CHEMM)
(CHEMMホームページにあるInformation for the Hospital Providersの翻訳13)
アンモニア
急性期管理の概要
無水アンモニアは、室温では無色の非常に刺激性の強いガスで、刺激臭がある。空気よりも軽く、可燃性があり、高濃度と高温度では存在困難である。容易に圧縮され、圧力下で透明無色の液体を形成する。水に容易に溶解して、水酸化アンモニウム(アルカリ性溶液)を形成する。家庭用アンモニア水溶液の濃度は通常5%から10%(重量パーセント濃度)であるが、商業用の溶液は25%(重量パーセント濃度)以上で腐食性がある。無水アンモニアは、圧力安全装置が取り付けられた加圧容器に保管されて出荷され、「不燃性圧縮ガス」というラベルが付いている。運輸省の可燃性の定義に適合していなくても、そのように扱う必要がある。
無水アンモニアは粘膜内の水分と反応してアルカリ性溶液(水酸化アンモニウム)を生成する。アンモニアガスまたは水酸化アンモニウムへの暴露は、アルカリ性とアンモニアの吸湿性により、眼、肺、消化管の粘膜と皮膚に腐食性の損傷をもたらすことがある。
救援者保護
アンモニアガスのみに曝露された人は、一般的に二次汚染の大きなリスクをもたらさない。
ただし、工業用アンモニアまたは溶液に浸した衣服や皮膚は、救援者を腐食させ、有害なアンモニアガスを放出することがある。
必要なPPE: レベルB–CのPPEは、周囲温度と、ホット/ウォームゾーンからの距離に応じて、通常は適切である。ブチルゴムまたは適切な破過特性を持つ手袋素材を使用する。救援者が防護具を使用すると、子供に恐怖が生じ、それ以降の管理作業に対するコンプライアンス(従順度)が低下する場合があることに注意する。
アンモニア特有のトリアージ
以下の患者は医療施設で評価されるべきである:
・持続的な息切れ、激しい咳、胸の圧迫感を訴える症状のある患者
→症状がなくなるまで観察する必要がある。肺損傷は数時間進行する場合がある。
・広範囲熱傷あるいは眼や皮膚の熱傷を持っている患者
・アンモニアを経口摂取した患者
多数傷病者の状況では、信頼できる現病歴の聴取により無症状である患者と、鼻、喉、眼、気道(おそらくわずかな咳を伴う)の灼熱感の軽微な自覚症状を経験した患者の帰宅が許される。これらのほとんどの患者は1時間以内に症状が消失する。症状が現れたり、再発したりした場合は、すぐに診療を受けるようにアドバイスする。
比較的軽微な臨床症状であるにもかかわらず、患者がかなりの量のアンモニアにさらされたと治療者が感じた場合、患者発生数が少なく対応に余裕がある場合、または患者が幼い子供(特に幼児)または特別なニーズのある患者を含んでいた場合、それらは、病院内で6〜12時間監視する必要がある。
除染
アンモニアガスのみに曝された犠牲者は、ホット/ウォームゾーン外の職員に二次汚染の大きなリスクをもたらすことはない。
衣服または皮膚が液体の水酸化アンモニウムで汚染されている患者は、直接接触するか、またはガスの発生によるアンモニア蒸気によって、治療者を二次的に汚染することがある。
暴露経路
アンモニアを吸入すると、鼻咽頭・喉頭や気管の熱傷、気管支と肺胞の浮腫、気道損傷を引き起こし、呼吸困難または障害を引き起こすことがある。アンモニアの臭気しきい値は低いので、臭気はその存在を早期に適切に警告するのに十分である(臭気しきい値= 5 ppm、OSHA PEL = 50 ppm)。ただし、アンモニアは嗅覚疲労または順応を容易に引き起こし、曝露が長期化したときには、その存在を検出するのが困難になる。無水アンモニアは空気よりも軽いため、上昇する(低地には定着しない)。ただし、液化ガスの蒸気は最初は空気より重く、地面に沿って広がることがある。
皮膚/眼との接触
アンモニアへの曝露によって生じる傷害の程度は、曝露時間と気体または液体の濃度によって異なる。アンモニアの空気中濃度が低い(100 ppm)場合でも、眼と鼻に急速な炎症を引き起こすことがある。濃度が高くなると、眼に重傷を負うことがある。一部の工業用クリーナー(25%)などの高濃度アンモニア溶液に触れると、皮膚のやけど、永久的な眼の損傷、失明などの深刻な腐食性損傷を引き起こすことがある。眼への損傷範囲は、損傷が持続してから最大1週間までは明確にならない場合がある。液化アンモニアとの接触は凍傷を引き起こすことがある。
経口摂取
水酸化アンモニウムの摂取はまれであるが、口腔、咽喉頭、胃に腐食性の損傷をもたらす。アンモニアの摂取は通常、全身中毒をきたさない。
臨床徴候と症状
呼吸器
アンモニアへの暴露により生じる傷害の程度は、暴露時間、ガス濃度、吸入の深達度に依存する。アンモニアの空気中濃度がかなり低い(50 ppm)場合でも、眼、鼻、喉の炎症が急速に始まる。咳、気管支の狭窄による深刻な臨床徴候には、喉の即時狭窄と腫脹が含まれ、上気道閉塞と肺水腫を引き起こす。これにより、血中酸素濃度が低下し、精神状態が変化することがある。気管気管支樹への粘膜のやけども発生しうる。呼吸停止を伴う喉頭痙攣の即時発症が起こり得る。
経皮
希薄水溶液(5%未満)が重度の熱傷を引き起こすことはまれであるが、中程度の刺激性がある。濃縮された蒸気または溶液への暴露は、特に湿った皮膚領域で、痛み、炎症、水疱、壊死、と深く浸透すると熱傷を引き起こす。圧縮された液体アンモニア(-33°℃で保存)との皮膚接触は凍傷を引き起こし、深い潰瘍を伴う重度の熱傷を引き起こす。
眼
アンモニアは、他のアルカリよりも容易に浸透し、眼にダメージを与える傾向がある。低濃度のアンモニア蒸気(100 ppm)でも、眼の刺激を急速に自覚する。高濃度のガスまたは濃水酸化アンモニウムとの接触は、角膜の表面細胞の腫脹と脱落を引き起こし、一時的または永久的な失明を引き起こしうる。
胃腸
アンモニアの摂取後の一般的な症状は、吐き気、嘔吐、腹痛である。家庭用アンモニア(5-10%)の摂取により、重度の食道熱傷が発生した。嚥下、よだれ、食道の痛み、嚥下困難は、より重大な損傷を示唆している。胸骨下の胸痛、腹痛と硬直は、深刻な損傷と食道または胃の穿孔を示唆している。
鑑別診断
ホスゲンは、高濃度のにおいと、肺水腫の発症の遅延が特徴である。
暴動鎮圧剤は、症状の進行なしに、眼と上気道に灼熱感の急性発症を引き起こす。 暴動鎮圧剤は、高用量を除いて喉頭痙攣を引き起こさず、末梢性肺水腫の症状を発症することはない。
神経剤は、水様分泌物と呼吸困難を誘発するが、縮瞳、発作、発症の速さなど、アンモニアと区別できる多くの他の症状がある。
びらん剤(マスタード)の呼吸器毒性は通常遅延するが、末梢気道ではなく中枢気道に影響を与える。 呼吸困難を引き起こすのに十分なほど重度のびらん剤毒性は、通常、上気道閉塞を伴う気道壊死を引き起こすことが多い。
塩素
急性期管理の概要
塩素は刺激臭のある黄緑色の不燃性ガスである。塩素の臭気または刺激性は、0.32 ppmでほとんどの個人が認識できる。これは、OSHAの許容暴露限界(PEL)である1 ppm未満である。塩素の臭気または刺激性は、危険な濃度の適切な警告を提供する。塩素は空気より重く、低地に集まる。
救援者保護
塩素ガスのみにさらされた人は、一般的に二次汚染の大きなリスクをもたらさない。
ただし、工業用強度の塩素系漂白剤または同様の溶液を含ませた衣服や皮膚は、救援者を腐食させ、有害な塩素ガスを放出する。
PPEが必要である。レベルB–Cは、周囲の温度と、ホット/ウォームゾーンからの距離に応じて、通常は十分である。 (レベルとしてPAZのHAZMATを使用)ブチルゴムまたは適切な破透特性を持つ手袋を使用する。救援者が防護具を使用すると、子供に恐怖が生じ、それ以降の管理作業に対するコンプライアンス(従順度)が低下する場合があることに注意する。
塩素特有のトリアージ
多数傷病者が発生する状況では、無症状の患者と、鼻、喉、眼と気道(おそらくわずかな咳を伴う)の軽微な灼熱感を経験した患者は帰宅が許可されることがある。ほとんどの場合、これらの患者は1時間以内に症状がなくなる。症状が現れたり再発したりした場合は、すぐに診療を受けるようにアドバイスする。少数の患者しかいない場合、または犠牲者に幼児(特に乳児または特別なニーズのある患者)が含まれる場合、救急外来観察エリアで6〜12時間監視する必要がある。
塩素ガスにのみさらされ、皮膚や眼の刺激がない患者は、除染の必要はない。これらの患者はすぐに診療エリアに移動可能である。
持続的な息切れ、激しい咳、または胸部圧迫を訴える症状のある患者は、病院に入れられ、症状がなくなるまで観察する必要がある(肺の損傷が数時間進行する場合がある)。
比較的軽微な臨床症状であるにもかかわらず、患者がかなりの量の塩素にさらされたと治療者が感じた場合、その患者は観察のために入院されるべきである。
肺水腫の臨床的兆候は、通常、中程度の曝露の2〜4時間後と重度の曝露の30〜60分後に現れる。
除染
救急隊員・医療従事者は、塩素ガスのみに曝された犠牲者からの二次汚染のリスクが低い。
ただし、工業用漂白剤または類似の溶液で湿らせた衣服や皮膚は、救援者を腐食させ、有害な塩素ガスを放出する。
塩素ガスにのみさらされ、皮膚や眼の刺激がない患者は、除染の必要はない。これらの患者はすぐに診療エリアに移動可能である。
暴露経路
吸入
塩素へのほとんどの暴露は吸入によって起こる。しかし、職場で発生するような長期にわたる低濃度の曝露は、嗅覚疲労や塩素の刺激作用への耐性につながる。塩素は空気より重く、換気の悪い場所、密閉された場所、または低地に窒息を引き起こす。
皮膚/眼との接触
液体塩素または濃縮蒸気に直接触れると、重度の化学熱傷を引き起こし、細胞死と潰瘍を引き起こす。
経口摂取
塩素は室温で気体であるため、経口摂取は起こりにくい。塩素を生成する可能性のある溶液(例:次亜塩素酸ナトリウム溶液)を摂取すると、腐食性の傷害を引き起こす。
臨床徴候と症状
呼吸器
水溶性であるため、塩素は主に上気道で吸収される。低濃度(1-10 ppm)暴露は、眼や鼻の炎症、喉の痛み、咳を引き起こす。高濃度(> 15 ppm)吸入は、非常に急速に呼吸困難を引き起こす。これらの症状はほとんどすぐに起こり、喘鳴の初期症状が現れ、その後すぐに喘鳴、ラ音、喀血、肺水腫が続く。肺水腫の臨床徴候は、中程度の曝露の2〜4時間後と重度の曝露の30〜60分後に現れる。呼吸停止を伴う喉頭痙攣の即時発症が起こり得る。
心血管
最初の頻脈と高血圧、続いて低血圧が発生することがある。
胃腸
塩素を生成する可能性のある溶液(例:次亜塩素酸ナトリウム溶液)の経口摂取は、食道と胃に重大な損傷を引き起こす。食欲不振、よだれ、嚥下障害は、より重大な損傷を示唆している。胸骨下の胸痛、腹痛、腹膜刺激症状の出現は、深刻な損傷である食道または胃の潜在的な穿孔を示唆している。
皮膚
塩素は皮膚の炎症を引き起こし、十分な濃度で、灼熱痛、炎症、水疱を引き起こす。液化塩素は凍傷を引き起こす。
眼球
ガス濃度が低いと熱傷、発赤、結膜炎、流涙を引き起こす。高濃度では角膜のやけどを引き起こす。
鑑別診断
ホスゲンは、高濃度のにおいと、肺水腫の発症の遅延が特徴である。
塩素は、低濃度でも特徴的な臭気があり、呼吸困難、気管支痙攣、眼、皮膚、上気道の刺激がすぐに始まる。
暴動鎮圧剤は、症状の進行なしに、眼と上気道に灼熱感の急性発症を引き起こす。暴動鎮圧剤は高用量を除いて喉頭痙攣を引き起こさず、患者は末梢性肺水腫の症状を発症することはない。
神経剤は、水様分泌物と呼吸困難を誘発するが、縮瞳、発作、発症の速さなど区別できる多くの他の症状がある。
びらん剤(マスタード)の呼吸器毒性は通常遅延するが、末梢気道ではなく中枢気道に影響を与える。呼吸困難を引き起こす重度のびらん剤毒性は、通常、上気道閉塞を伴う気道壊死を引き起こすことが多い。
シアン化水素
急性期管理の概要
シアン化水素は特有の苦いアーモンドの臭いがあるが、一部の人はそれを感ぜず、その結果、危険な濃度として自覚できない。シアン化水素の臭気は2〜10 ppm(OSHA PEL = 10 ppm)で自覚できるが、危険濃度の十分な警告としては役に立たない。においの知覚は遺伝的特性であるとされている(一般の人口の20%から40%はシアン化水素を検出できない)。
シアン化水素は、あらゆる暴露経路で非常に有毒である。シアン化物の量、曝露時間、曝露経路はすべて発症までの時間と病気の重症度に影響する。
症状の発現時間は、通常、シアン化水素ガスの高用量の吸入後数秒であり、重篤な中枢神経、心血管、と呼吸器系の影響が突然発生し、数分以内に死亡する。被曝量が少ないと、兆候や症状が現れるまでに時間がかかる場合がある。
皮膚を通して吸収される液体剤(特に幼児や妊婦の場合)はすぐに症状を引き起こすか、最大1時間遅れる。
救援者保護
衣服または皮膚がシアン化物含有溶液で汚染されている人は、直接接触するか、または放出ガス蒸気を介して、救援者を二次的に汚染する。
PPEが必要である。レベルB–Cは一般に、周囲の温度と、ホット/ウォームゾーンからの距離に応じて通常は十分である。
シアン化物剤の特定のトリアージ
高濃度のシアン化物ガスは数分で死に至る。ただし、濃度が低いと症状が徐々に現れ、トリアージオフィサーに課題が生じる。一般に、致死量のシアン化物に曝露した人は、曝露後5〜10分以内に死亡する。
即時(1)
昏睡、けいれん、無呼吸、重度の気道、消化管または骨格筋の病変。
循環がまだ影響を受けていない場合、解毒剤は患者を短期間で機能回復させる。
遅延(2)
生命を脅かすものではないが、呼吸器への関与、全身への影響、意識状態の変化。
最小限(3)
患者の歩行と会話可能。
15分間生存したシアン化物蒸気に曝された患者は、最小または遅延として分類できる。
シアン化物は、呼吸抑制と血液の酸素運搬能力の低下を引き起こす。シアン化物中毒解毒剤の緊急使用が必要である。麻薬などの呼吸ドライブを低下させる薬物は、細心の注意を払って使用する必要がある。
シアン化水素溶液を摂取した患者、または皮膚や眼に直接接触した患者は、少なくとも4〜6時間は救急外来で厳重に監視する必要がある。
除染
シアン化水素ガスのみに暴露された患者は、外衣を脱いで髪を洗うだけで済む。他の患者は完全な除染を必要とする。
暴露経路
シアン化物の毒性を誘発する手段は、吸入と皮膚や眼との接触によるものである。
重大な蒸気の吸入後の中毒の臨床症状は、暴露後数秒から数分以内に始まる。
皮膚を通して吸収されやすい液剤(特に幼児や妊婦の場合)はすぐに症状を引き起こすか、最大1時間遅れる。
経口摂取は、テロリストによる。水や食物の汚染は幼児の手と口を介して発生する。
臨床徴候と症状
中枢神経
症状は、頭痛、不安、興奮、混乱、嗜眠、痙攣発作、昏睡などの進行性低酸素症に典型的である。
心血管への影響
最初は徐脈と高血圧が発生し、その後に低血圧と頻脈が発生することがある。最終事象は一貫して徐脈と低血圧である。
呼吸器
最初の患者の所見には、呼吸数の増加、息切れ、胸部圧迫感などがある。中毒が進行すると、喘ぎ呼吸となり呼吸は遅くなる。中枢性チアノーゼは発生する場合と発生しない場合がある。肺水腫を起こすことがある。
消化器
シアン化物の摂取後に消化管毒性が発生する。これには腹痛、吐き気、嘔吐が含まれる。
皮膚
静脈ヘモグロビンの酸素飽和度の増加の結果として、チェリーレッドの皮膚の色が現れることがある。シアン化物は直接チアノーゼを引き起こさない。存在する場合、それはショックによる二次的なものである。
眼球
液体シアン化物に直接接触すると、眼の炎症や腫れを引き起こす。
子供と妊娠中の女性は、シアン化物の毒性に対して成人よりもはるかに脆弱である。
鑑別診断
大量の患者のイベント事案では、シアン化物または神経剤の両方が存在し、突然の意識消失、けいれんと無呼吸が起こりえる。神経剤は典型的には縮瞳、大量の口や鼻からの分泌物、線維束性筋収縮がある。シアン化物は、瞳孔が正常または散瞳し、分泌物は少なく、筋肉のけいれんを起こす。
チェリーレッドの肌の色はシアン化物の毒性を示唆する。
この一連の事象は複数の病因の結果として一般的であるため、意識消失と痙攣と無呼吸が続く場合はシアン化物を疑う。しかし、大規模な患者事件では、エーロゾルまたはガスによって撒布され、多数の人々を同時に意識を喪失させ、転倒させ、けいれんを来すことができる剤は神経ガス・シアン化物・硫化水素の3つだけである。
マスタード
急性期管理の概要
硫黄マスタードは、黄色から茶色の油性液体で、わずかにニンニクまたはマスタードの香りがする。揮発性は低いが、暖かい季節には蒸気が危険なレベルに達することがある。硫黄マスタードは、皮膚、眼、気道の損傷を引き起こすびらん剤である。これらの薬剤は接触から数分以内に細胞の変化を引き起こすが、痛みやその他の臨床効果の発現は通常1〜24時間遅れる。硫黄マスタードは、接触点で組織に損傷を与え、全身的に吸収される非常に反応性の高いアルキル化剤である。
救援者保護
二次汚染-硫黄マスタードで皮膚または衣服が汚染されている人々は、直接接触または放出ガス蒸気によって救援者を汚染する。
PPEが必要-ホット/ウォームゾーンからの距離に応じて、通常はB-C PPEで十分である。蒸気暴露の懸念がある場合にレベルA PPEが必要になる。
特有のトリアージ
マスタードへの暴露によるほとんどの患者は、数日から数か月間治療継続が可能な救命救急センターや集中治療施設に転院する必要がある。曝露の現場から直接到着した患者(30〜60分以内)は、症状を示すことはまれである。暴露後、症状が発生するのが早ければ早いほど、症状が進行して重症になる可能性が高くなる。
即時(1)
マスタードの患者、特に眼の病変を伴う患者は、除染の目的で即時に分類されることがよくある。曝露から2分以内の即時除染は、組織への損傷を減らすことができる。液体マスタードによる患者は、体表面積の50%以上を超える熱傷、または軽度の熱傷と肺病変の組み合わせ(液体マスタードの中央致死量は体表面積の約25%)では、数週間から数か月の集中治療が必要になる(場合によっては無菌環境が必要となる)。
遅延(2)
ほとんどのマスタード患者は、通常、医療処置と除染の両方で遅延として分類される。
最小限(3)
非常に小さな病変(重要でない領域の体表面積の2%未満)。
エクスペクタント
液体曝露に続発する体表面の50%以上の熱傷を伴う犠牲者
下気道徴候(呼吸困難)。
カテゴリー(優先)発症の兆候臨床徴候
即時(1)
暴露後4〜12時間以内の下気道徴候(呼吸困難)
遅延(2)
暴露後>4時間(眼と皮膚):
または> 12時間(呼吸)
視力障害を伴う眼病変
液体にさらされた場合は体表面積の2〜50%を覆う皮膚病変
または蒸気にさらされた場合は体表面のやけど下気道症状(喀痰を伴う咳、呼吸困難)
最小(3)
暴露後4時間以上視力障害のない小さな眼の病変
皮膚病変:重要でない領域の体表面積の2%未満
軽度の上気道症状(咳、喉の痛み)
除染
曝露後1〜2分以内の除染は、その後の組織の損傷によって引き起こされる影響を減らす唯一の有効な手段である。他の人の汚染を防ぐために、除染は依然として行われるべきである。
暴露経路
吸入-硫黄マスタードは気道から容易に吸収される。
損傷はゆっくりと進行し、数日かけて激化する。蒸気は空気より重い。これらの薬剤を吸入すると、全身に影響を与える。
皮膚/眼の接触
マスタードの蒸気と液体は、眼、皮膚、粘膜から吸収される。
蒸気硫黄マスタードへの皮膚と眼への暴露、液体マスタードへの皮膚と眼への暴露は全身毒性を引き起こす。
摂取すると、局所的または全身的な影響を引き起こす。
臨床徴候と症状
硫黄マスタードへの暴露の重症度による臨床効果と発症時間
硫黄マスタード蒸気の吸入による症状の発現は一般に遅く、数日にわたって激化する。接触部位での局所的影響と化学吸収による全身的影響の両方が発生することがある。多くの場合、臨床効果は曝露後数時間まで発生しない。
眼
びらん剤への暴露の影響は、1時間以上現れない場合がある。暴露すると、激しい眼の痛み、腫れ、流涙、羞明を引き起こす。高濃度は、角膜浮腫、穿孔、失明、後に瘢痕を引き起こす。
皮膚
液体に直接皮膚をさらしても、すぐには痛みはないが、紅斑や水疱が発生することがある。掻痒性発疹は4〜8時間以内に発生し、その後2〜18時間後に水疱が発生する。湿った皮膚(腋窩、鼠径部)は水ぶくれを最も起こしやすい。硫黄マスタード蒸気への暴露後の直接的な皮膚への影響は、接触の程度にもよるが、通常は液体の接触に比べてそれほど深刻ではない。蒸気との接触はしばしば1度と2度のやけどを引き起こすが、液体との接触は2度と3度のやけどを引き起こすことが多い。
呼吸器
灼熱の鼻の痛み、鼻出血、副鼻腔の痛み、喉頭炎、味覚と嗅覚の喪失、咳、喘鳴、呼吸困難が発生することがある。呼吸上皮の壊死は、偽膜形成と気道閉塞を引き起こす。上気道と下気道の暴露濃度依存性炎症反応は、暴露後数時間で発症し始め、数日間進行する。
胃腸
摂取すると消化管に化学熱傷を引き起こす。吐き気や嘔吐は、摂取または吸入後に発生する。
全身への影響
高用量での神経学的症状には、不眠症、興奮性亢進、けいれんなどがある。造血作用には、骨髄抑制と致命的な合併症、出血、貧血のリスクの増加が含まれる。
鑑別診断
特に暴露が検出されず、症状が軽度の場合は、暴露と症状の発現との間の遅延が診断上の課題となる場合がある。
眼に影響を与える軽度の曝露は、アレルギー性または感染性結膜炎、または角膜剥離などの軽度の眼の外傷に似ているように見えることがある。
呼吸蒸気への曝露は、最初はアレルギー性鼻炎を模倣する。
皮膚の露出は、熱傷として現れることがあり、熱傷を含む他の病因、またはブドウ球菌性熱傷性皮膚症候群などの感染性発疹に起因する。
皮膚への曝露は、最初は無痛で、紅斑、皮膚の灼熱感、遅発性の疼痛がある。ルイサイトのような物質は即座に痛みを伴う。
胃腸の症状は、軽度の胃腸炎と一致する可能性のある悪心と嘔吐に限られる場合がある。
神経剤
急性期管理の概要
神経剤(NA)は、既知の化学剤の中で最も有毒である。それらは有機リン系農薬(OP)と化学的に類似しており、アセチルコリンエステラーゼ酵素を阻害することにより、その生物学的効果を発揮する。
神経剤は、数秒以内に意識消失と痙攣を引き起こし、数分以内に呼吸不全で死亡する。
揮発性神経剤(蒸気)
神経ガスは、吸入と眼との接触により容易に吸収され、局所的と全身的な影響を迅速にもたらす。
Gタイプ(タブン[GA]、サリン[GB]、ソマン[GD])の薬剤は、無色透明で味のない液体で、水とほとんどの有機溶剤に溶解する。
サリン[GB]は無臭で、最も揮発性の高い神経ガスで、水とほぼ同じ速度で蒸発する。 タブン[GA]はわずかにフルーティーなにおいがし、ソマン[GD]はわずかに樟脳のようなにおいがある(これらは信頼できない)。
低揮発性神経剤(液体)
液体神経剤は皮膚を通して容易に吸収される。ただし、効果は数分から最大18時間まで遅延することがある。
VXは透明な琥珀色の無臭の油性液体である。それは水と他のすべての溶媒に可溶である。揮発性が最も低い神経剤である。
救援者保護
衣服または皮膚が神経ガス含有溶液で汚染されている人は、直接接触するか、またはガスを放出する蒸気によって、救援者を二次的に汚染する。
PPEが必要-レベルA
神経剤固有のトリアージ
重度の症状-意識消失、けいれん、無呼吸、弛緩性麻痺が含まれる。
軽度/中程度の症状-限局性の腫れ、線維束性筋収縮、吐気と嘔吐、脱力感、息切れが含まれる。
意識があり、完全に筋肉をコントロールしている患者は、最小限のケアで十分である。
医療機関に到着するまでに蒸気暴露(液体に曝される可能性はない)の可能性はあるが、局所所見や症状がない患者は、曝露されてないと判断される(これらの影響は、曝露後数秒から数分以内に発生するため)ので帰宅可能である。
液体神経剤への皮膚曝露による遅延効果は、曝露後最大18時間は発生しない場合がある。
吸入暴露があり、胸の痛み、胸の圧迫感、または咳を訴える患者は、6〜12時間定期的に観察と検査して、遅発性気管支炎、肺炎、肺水腫、または呼吸不全を検出する必要がある。
医療施設に到達したときに縮瞳と/または軽度の鼻漏のみを伴う神経ガス蒸気に曝された患者は、入院する必要はない。神経ガスに曝された他のすべての患者は入院し、注意深く観察する必要がある。
神経剤患者のトリアージ
即時(1)
2つ以上のシステム(呼吸器、胃腸、心、筋肉、中枢神経など)で、意識障害、会話はできるが歩行できない、中程度から重度の影響
臨床徴候-発作または発作後、重度の呼吸困難、最近の心停止
遅延(2)
薬剤曝露または解毒剤からの回復
臨床徴候-分泌物の減少、呼吸の改善
最小限(3)
歩くことができる、話すことができる
臨床徴候-瞳孔、鼻水、軽度から中程度の呼吸困難を特定
妊婦
エクスペクタント(限られたリソース)
意識なし
臨床徴候-長期間の心臓/呼吸停止
除染
皮膚または衣服が液体神経ガスで汚染されている患者は、直接接触するか、またはガスを放出する蒸気によって救援者を汚染することがある。
皮膚が神経ガスのみに曝されている人は、二次汚染の危険性はない。ただし、衣服や髪に蒸気が溜まることがある。
暴露経路
吸入-神経ガスは気道から容易に吸収される。露出後数秒から数分以内に鼻水と喉や胸の圧迫感が始まる。神経剤の蒸気は空気より重い。臭気は検出の適切な警告を提供しません。
皮膚/眼との接触-神経剤の液体は、皮膚や眼から容易に吸収される。蒸気は、非常に高濃度でない限り、皮膚を通して吸収されない。眼への影響は、直接接触と全身吸収の両方から生じることがある。液体神経剤との皮膚接触後の症状の性質とタイミングは、被曝量に依存する。効果は数時間遅れることがある。
経口摂取-神経ガスの経口摂取は、吸入暴露または皮膚接触と比較して比較的まれであると予想される。しかし、それらは消化管から容易に吸収され、非常に毒性がある。
臨床徴候と症状
神経剤は強力なアセチルコリンエステラーゼ阻害剤であり、暴露経路に関係なく同じ兆候と症状を引き起こす。ただし、初期の影響は暴露量と暴露経路に依存する。
子供は神経剤の毒性に対して大人よりもはるかに脆弱である。
神経ガス曝露の症状には以下が含まれる:
神経筋
縮瞳(大量の患者の状況での神経ガス曝露を示唆する)、線維束性筋収縮、混乱、痙攣発作、弛緩性麻痺、昏睡。
多くの場合、子供は神経学的な兆候と症状のみを示する。
肺
胸の圧迫感、喘鳴、息切れ、呼吸不全。
胃腸
吐き気、嘔吐、腹部けいれん、失禁。
その他
鼻水、過度の唾液分泌と発汗、排尿。
鑑別診断
重度の中毒者の診断は簡単である。 縮瞳、分泌物多量、気管支痙攣、線維束性筋収縮、痙攣発作の組み合わせが特徴的である。
縮瞳を注意深く検索する(存在する場合に役立つ)。 縮瞳は、低揮発性の神経物質への曝露後、最初は存在しないことがある。
軽度の蒸気曝露は、アレルギー性鼻炎/結膜炎の子供を模倣することがある。
穏やかな蒸気は、視野の狭窄やすべてが暗くなっているという感覚などの視覚的な不満だけで現れることがある。
消化管の症状が唯一の兆候であることがあり、このことが診断を混乱させうる。
オピオイド乱用には縮瞳、無呼吸、発作などが含まれる。
ホスゲン
急性期管理の概要
ホスゲンは、47°F(8.2°C)未満の無色の発煙液体と47°Fを超える無色の不燃性ガスで、刈り取った干し草のような窒息臭がある。ホスゲンの臭気閾値は、現在の吸入暴露限界よりも大幅に高くなっている。したがって、臭気による危険な濃度の警告は不適切である。
救援者保護
ホスゲンガスのみに曝された人は、一般に二次汚染の大きなリスクをもたらさない。
衣服または皮膚が液体ホスゲン(周囲温度が8.3℃未満)で汚染されている人は、直接接触または放出ガス蒸気によって救援者を二次的に汚染することがある。
PPEが必要である。レベルB–Cは一般に、周囲温度と、ホット/ウォームゾーンからの距離に応じて適切である(Level As PRNにはHAZMATを使用)。ブチルゴムまたは適切な破透特性を持つその他の手袋素材を使用する。救援者が防護具を使用すると、子供に恐怖が生じ、それ以降の管理作業に対するコンプライアンス(従順度)が低下する場合があることに注意する。
ホスゲン固有のトリアージ
結膜炎、鼻炎、咽頭炎、気管支炎、流涙、眼瞼けいれん性結膜充血、上気道刺激などの即時の刺激作用が、3〜5 ppmの濃度への曝露後に発生することがある。
高濃度への暴露後または長時間の暴露後に重篤な肺毒性が発生することがある。
暴露から4時間以内に呼吸窮迫を発現するホスゲンの患者は、おそらくLD50を吸入しており、適切にサポートされない場合は深刻なリスクがある。
毒性の徴候と症状はまれで、24〜72時間遅延し、窒息、胸部圧迫感、咳、重度の呼吸困難、発泡性血性痰の生成、肺水腫を含む。非呼吸器症状には、吐き気や不安症がある。心不全は、重度の肺水腫の合併症としてときどき発生する。濃度との関係は以下の通りである:
吸入量が25 ppm /分未満で、臨床的な兆候や症状のない患者は、直ちに医師の診察を必要としない。累積吸入量が50 ppm/分であると、肺水腫を引き起こすことがある。累積吸入量が150 ppm /分では多くが肺水腫を引き起こし、累積吸入量300 ppm /分では致命的である。
500 ppm以上への短時間の曝露は急速に致命的となる場合がある。低濃度(170分間に3 ppmなど)への長時間の曝露も致命的となることがある。 3 ppm未満の濃度への曝露は、すぐに刺激性の症状を伴わない場合がある。遅延した影響は通常、曝露から24時間以内に発生する。
ホスゲン曝露が不明な患者は注意深く観察する必要がある。
液体ホスゲンは凍傷の危険性があり、角膜混濁を引き起こす。
ホスゲン暴露が不明な患者は注意深く観察する必要がある。患者に兆候や症状がなく、ホスゲン曝露終了後8時間で胸部X線フィルムの異常ない場合、帰宅が許されることがある。ただし、胸部X線が利用できない場合は、無症状の犠牲者の観察を24時間継続する必要がある。
除染
皮膚や眼の刺激の徴候がないホスゲンガスのみにさらされた犠牲者は、ホット/ウォームゾーンの外の職員に二次汚染の実質的なリスクをもたらさないため、治療エリアにすぐに移動できる。
除染:ホスゲン液との接触が疑われるすべての患者(周囲温度が8.3℃未満)と、皮膚や眼の刺激があるすべての犠牲者は、以下に説明する除染が必要である。
暴露経路
吸入-吸入はホスゲン曝露の主要な経路である。呼吸器刺激物質としてのホスゲンの影響は軽度で遅延することがあり、長時間の暴露につながる即時回避が欠如することがある。ホスゲンは空気より重く、換気が悪い、低地、または密閉された空間での酸素置換により窒息を引き起こす。
皮膚/眼との接触-ホスゲンガスが湿ったまたは濡れた皮膚に接触すると、刺激や紅斑を引き起こす。空気中の濃度が高いと、角膜の炎症や混濁を引き起こす。圧力下で液体ホスゲンと直接接触すると、凍傷のほか、激しい刺激や腐食作用を引き起こす。
経口摂取-ホスゲンは室温で気体であるため、経口摂取する可能性は低い。
臨床徴候と症状
低濃度を吸入すると、最初は兆候や症状が発生しないか、眼と喉の軽度の刺激、咳、窒息、胸部の圧迫感、吐き気と時折の嘔吐、頭痛、と流涙に続発する症状を引き起こす。
呼吸器
無症候性の期間が30分から48時間続いた後、重度の肺損傷を発症している人では、呼吸の仕事が増加し、その後低酸素症が進行して、進行性の肺水腫が起こる。
心血管
重度の肺水腫に続発する循環虚脱。
皮膚
ホスゲンは皮膚の炎症を引き起こすことがあり、十分な濃度で熱傷の痛み、炎症、水疱を引き起こすことがある。液化ホスゲンは凍傷を引き起こす。
眼
蒸気濃度が高いと、眼球破裂や出血を生じることがある。液体ホスゲンとの接触により、角膜が曇り、穿孔の発見が遅れることがある。
鑑別診断
ホスゲンは気道刺激剤であるが、肺水腫の発症の潜伏のために独特の毒性学的懸念があるため、他の一般的な化学刺激剤からの典型的な症状と区別することは重要な考慮事項である。
ホスゲンは、高濃度のにおいと、肺水腫の発症の遅延が特徴である。
塩素は、低濃度でも特徴的な臭気があり、呼吸困難、気管支痙攣、眼、皮膚、と上気道の刺激がすぐに始まる。
暴動鎮圧剤は、眼と上気道に灼熱感の急性発症を引き起こす。
神経剤は、水様分泌物と呼吸困難を誘発するが、縮瞳、発作、発症の速さなど、肺剤と区別できる多くの他の症状がある。
びらん剤(すなわちマスタードガス)の呼吸器毒性は通常遅延するが、末梢気道ではなく中枢気道に影響を与える。呼吸困難を引き起こすのに十分なほど重度のびらん剤毒性は、通常、上気道閉塞を伴う気道壊死を引き起こすことが多い。
目次に戻る
化学テロ対応(患者対応者向け)に戻る