放射線災害対応に戻る
1. 受入要請
1.1 受信
現場において、放射線が検知された場合、または放射線による被ばくあるいは放射性物質による汚染の可能性が示唆された場合に、その傷病者の受入要請がなされたら、放射線テロ災害対応体制を立ち上げる。
1.2 確認する情報
現場で放射線が検知され場合には、通常の受入時に確認する項目(バイタルサインや身体所見等)の他に、表1の情報を確認する。空間線量計で放射線を検知しない場合でも、放射性物質の拡散による汚染の可能性があり、爆発物が関与している場合は、Dirty bombの可能性を考慮する。
表1 確認する情報
[table id=2 /]
放射線災害対応フローチャートに戻る
2. 受入準備
2.1 職員参集・役割分担
院内の原子力災害医療あるいは緊急被ばく医療等の対応体制を立ち上げ、職員を参集し、状況をブリーフィングする。対応者の役割は表2の通り。ただし、人員配置の人数は、医療機関の実状に合わせて決める。
表2 人員配置、役割分担
[table id=3 /]
2.2 診療エリア設定と養生
事前に診療エリアを決定しておき、搬入口から診療エリアまでの養生の範囲を計画しておく。診療エリアは、コールドゾーン、ウォームゾーン、ホットゾーンの区別を明確にして、患者の動線が一方通行となるように配置する。受入エリアは臨時の管理区域として設定する。
- コールドゾーン:放射性物質の汚染が全くない区域。診療に必要な医療資機材を配置。
- ウォームゾーン:放射性物質による汚染が拡大する可能性がある区域。ホットゾーンからの試料等の汚染検査を実施。コールドゾーンからの資材、ホットゾーンからの試料の中継。この区域からコールドゾーンへ退域する人、物品は全て汚染検査を実施する。
- ホットゾーン:放射性物質による汚染がある区域。基本的に汚染がある物品はこの区域内に止める。
養生とは、施設および資機材をビニールシート等で被覆し、放射性物質が付着するのを防止することである。資材一覧を表3に示す。養生には、時間を要するため、受け入れ決定後に養生を始めると患者到着までに間に合わない可能性があり、予め施設の養生をしておく事が望ましい。しかし、予めの養生が困難であり、受け入れまでに養生が完了しなかった場合は、ホットゾーンとウォームゾーンからの人、物品の移動については、汚染検査を徹底し、コールドゾーンへ汚染を拡大しないようにする。診療後にホットゾーンとウォームゾーンの汚染検査と除染を行う。この場合は、ホットゾーンとウォームゾーンの汚染検査、除染が終了するまで、一定期間使用できなくなる。
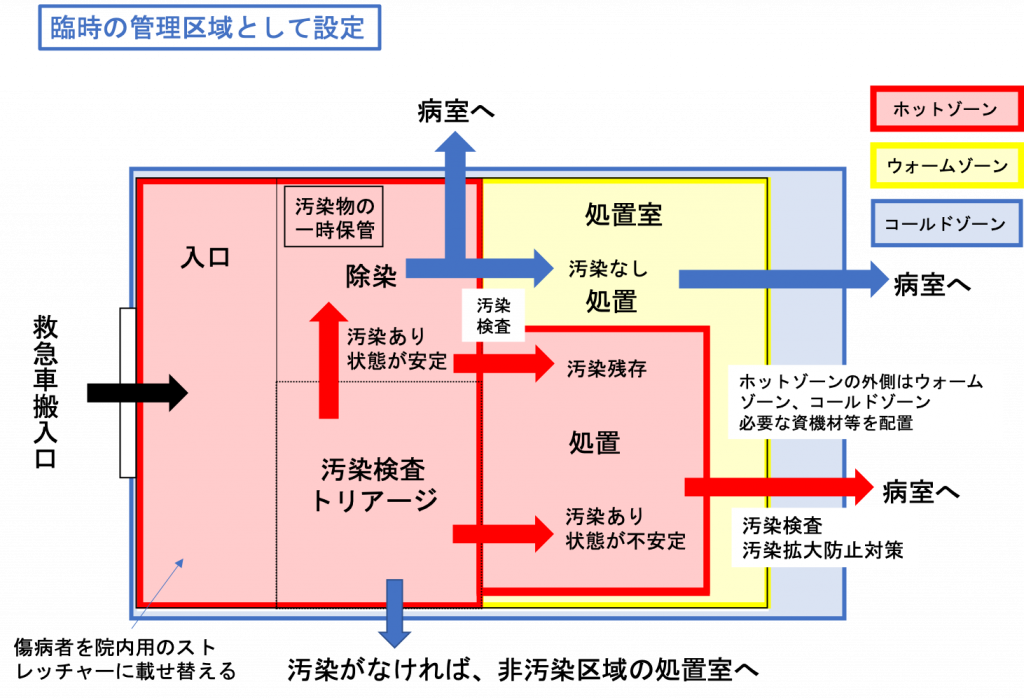
図1 診療エリアの設定(例)
診療エリアのホットゾーン、ウォームゾーン、コールドゾーンを配置し、動線を決めておく。
汚染が残存した場合は、被覆などの汚染拡大防止対策を講じて、ホットゾーンから退域し、病室等へ移動する。
2.3 施設の養生

図2 廊下の養生(例)
搬入口から処置室までの廊下等をビニールシートで養生する。ただし、搬入口で患者を院内用のストレッチャーに載せ換え、外部から同行してきた関係者が院内に入る場合には汚染検査を実施するのであれば、廊下の養生は省略できる。
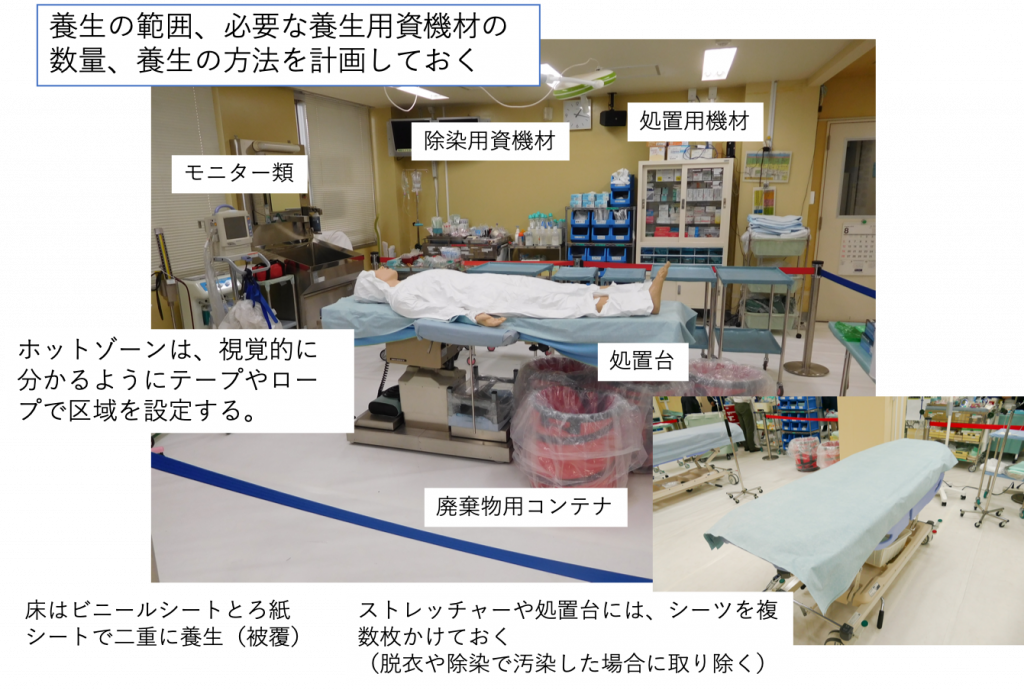
図3 処置室の養生(例)
ビニールシートとろ紙シートでホットゾーンとウォームゾーンの床を覆う。

図4 病室の養生(例)
全身の汚染が残存している場合など、病室の汚染拡大防止が必要な場合は、病室の床、ベッド等を養生する。
2.4 機材の養生

図5 機材の養生(例)
ホットゾーンで使用する機材はビニール袋やラップ等を使用して養生する。養生後に機材が正常に動作することを確認する。
2.5 個人防護装備
放射性物質が衣服、皮膚に付着するのを防止する防護衣等(図6)と被ばく線量管理のための個人線量計を装着する。防護衣としてはディスポのガウン、タイベックスーツ等を着用する。個人線量計は、診療時にリアルタイムで被ばく線量が確認できるデジタル式個人線量計もしくは警報付きのデジタル式個人線量計を装着する。
2.6 測定器の動作確認
全ての放射線測定器の電源を入れ、正常に作動するか確認し、診療エリアでのバックグラウンドを測定する。記録用紙に各測定器のバックグラウンド値を記載する。個人線量計は積算値が0(ゼロ)になっていることを確認する。アラーム音や振動の程度は事前に確認する。
表面汚染計は、本体および検出部(プローブ)をビニール袋あるいはラップなどで覆い、放射性物質の付着を防止する。プローブ先端が汚染した場合は、ビニール袋やラップを交換する。
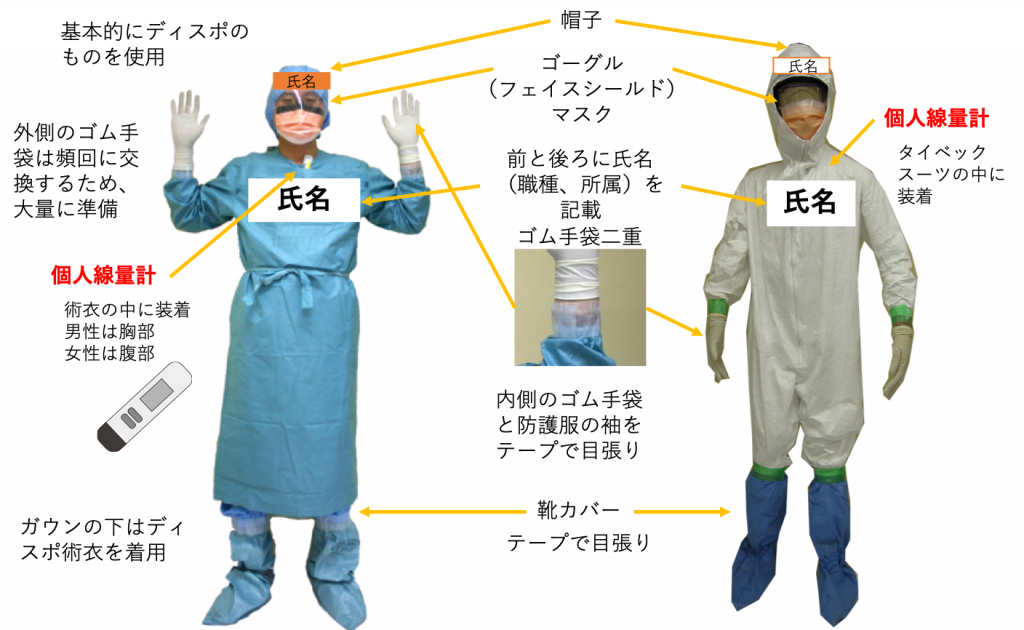
図6 個人防護装備(例)
防護衣には前後に氏名を記載する。また、ホットゾーン担当者は赤、ウォームゾーン担当者は青など色分けすると区別しやすい。
外側のゴム手袋は、汚染したらすぐに交換する。
2.7 資機材
表3 養生資材
[table id=4 /]
表4 個人防護装備
[table id=5 /]
表5 除染用資機材
[table id=6 /]
※創傷処置に必要な資材も準備する。
表6 試料採取用資材
[table id=7 /]
表7 放射線測定器
[table id=8 /]
測定器は年1回校正していることを確認する。
各線量計の予備の電池も準備しておく。
放射線災害対応フローチャートに戻る
3. 蘇生・外傷診療
放射線の被ばく以外の原因により全身状態およびバイタルサインが不安定であれば、蘇生および外傷診療を優先し、状態を安定させる。放射線による影響は被ばく直後には発生せず、また体表面の汚染では影響を生じさせる可能性は極めてわずかであり、汚染検査や除染よりも全身状態の安定化が優先される。治療の継続が必要であれば、引き続き、病室で治療を継続する。
放射線災害対応フローチャートに戻る
4. 脱衣
現場で脱衣しないまま搬送された場合は、外側の衣類を脱衣させる。脱衣により露出部以外の汚染は除去できる。濡れた衣服の場合は、放射性物質が溶解して、浸透している可能性も考慮する。なお脱衣時に、衣類に付着している放射性物質が浮遊する可能性がある場合は、患者にマスク等を着用させ吸入による内部被ばくを防護する。脱衣後の衣類は、ビニール袋等に入れて、放射性物質が拡散しないようにする。
放射性物質の拡散を防止した脱衣の方法(例)
- 事前にストレッチャーにはラミシートを4〜6枚ほど重ねて敷いておく。
- 衣服をハサミで切る。
- 患者を側臥位にして、ストレッチャーに敷いているラミシート1枚で衣服を丸め込みながら患者の背中側に寄せる。
- 患者を③と反対側の側臥位にして、さらにラミシートで衣服を丸め込みながらラミシートと衣服を一緒に取り除く。
- 脱衣を介助したスタッフは外側のゴム手袋を交換する
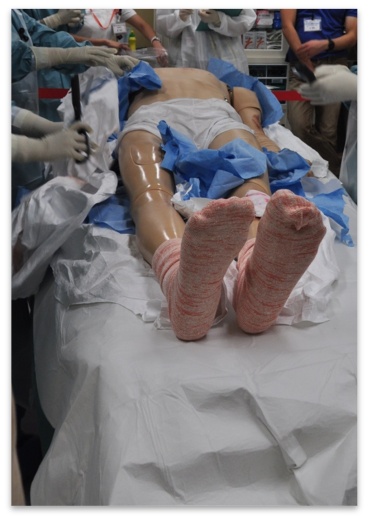
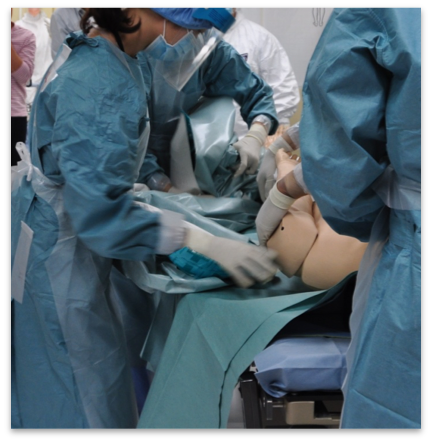
図7 脱衣の方法(介助が必要な場合)
脱衣後の衣類、靴、シーツ、毛布等は必ずビニール袋へ入れる。粉塵が舞い散るようであれば、患者にマスクを装着して内部被ばくを防止する。
放射線災害対応フローチャートに戻る
5. 放射性物質による汚染検査
(1) 汚染検査の順番
次の順序で体表面の汚染検査を実施する。汚染が確認された場合は、記録用紙(図8)に詳細(汚染の部位を○などで囲む、計測値)を記載する。
- ルート確保や聴診、触診をする部位
- 創傷部
- 顔面、口腔周囲
- 頭部から足先まで
- 背面も頭部から足先まで
図8 診療記録用紙の一例
汚染箇所、除染後の汚染の状況、使用する測定器の情報を記載する。
(2) 汚染検査の方法
測定器の検出部(プローブの先端)を体表面から1〜2cm離し、その距離を保ちながら毎秒5cm程度の速度で動かす。プローブの窓の部分でしか放射線を検知できないため、検知していない部分がないようにプローブを左右もしくは上下に動かす。
汚染を検知したら、汚染の中心部分の位置で測定器を保持し、針あるいは数値が安定するまで待ち、正確な汚染の程度を測定する。
時定数を選択できる測定器(日立アロカメディカルTGS-146B等)であれば、最初は時定数3秒として汚染検査し、汚染を検知したら時定数10秒として汚染の程度を正確に測定する。
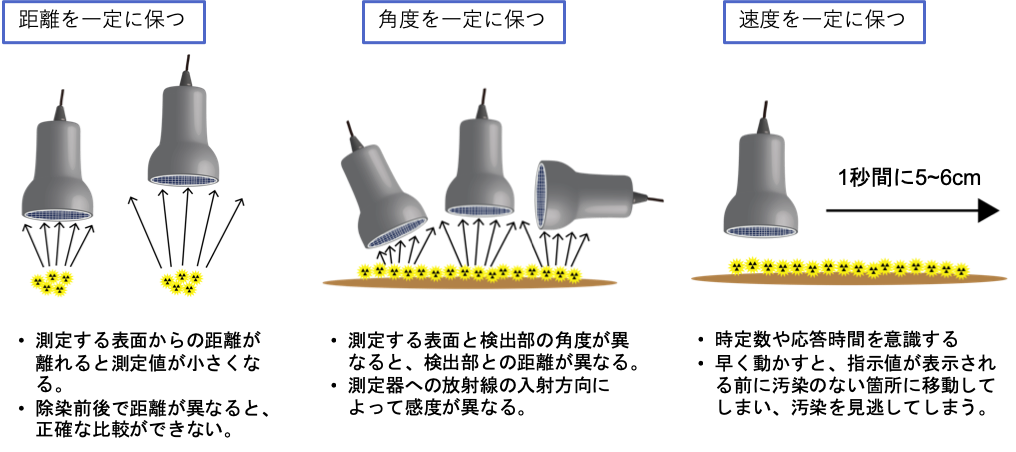
図9 表面汚染検査時の注意点
放射線災害対応フローチャートに戻る
6. 試料採取
体表面汚染がある場合は、放射性物質を吸入した可能性の有無の確認のための鼻腔スワブ検査と、核種同定のための汚染部位のガーゼ試料の採取を行う。採取した試料にはラベル(患者氏名、ID、採取日時(時刻も正確に記載)、採取部位、試料の種類、表面汚染の有無を記入)を貼付する。
-
- 鼻腔スワブ検査:綿棒で左右の鼻腔を別々の綿棒で拭い、放射性物質の付着の有無を確認する(図9)。左右の鼻腔スワブが陽性で、鼻腔に放射性物質の付着がある場合は、放射性物質の吸入が疑われる。鼻腔スワブ検査が陰性であっても、現場の状況から放射性物質の吸入が疑われる場合は、内部被ばくの可能性を考慮する。内部被ばくの可能性がある場合は、専門機関(量研機構高度被ばく医療センター等)に連絡する
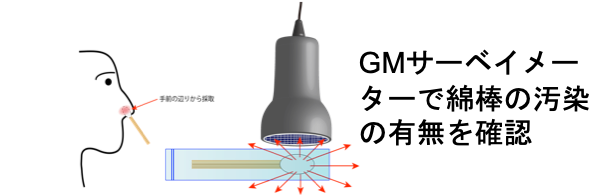
図10 鼻腔スワブ検査
左右の鼻腔を別々に綿棒で拭い、ビニール袋に入れて、GMサーベイメーター等の表面汚染計で汚染の有無を確認する。
- ガーゼ試料:汚染部位をガーゼで拭い取り、核種同定のために専門機関へ渡す。核種同定の試料は内部被ばくがある場合には薬剤選択の情報となり、表面汚染については正確な表面汚染密度の評価の情報となる。
放射線災害対応フローチャートに戻る
7. 除染の優先順位評価
汚染箇所が複数ある場合は、1)創傷、2)開口部(顔面)、3)健常皮膚の順番で除染の優先順位を評価する。汚染がある創傷が複数箇所ある場合は、汚染の程度が高い方から除染する。
放射線災害対応フローチャートに戻る
8. 除染
除染する場合は、周囲に汚染拡大防止の措置を講じて、次の要領で除染する。
(1) 創傷部の汚染
- 汚染がない部分をラミシーツ等で被覆する。
- ボトルで水をかけながら創傷部を洗い流す。水は全て吸水シート等で吸水する。
- ラミシーツや吸水シートを取り除く。
- 除染を繰り返す場合は、①〜③を繰り返す。
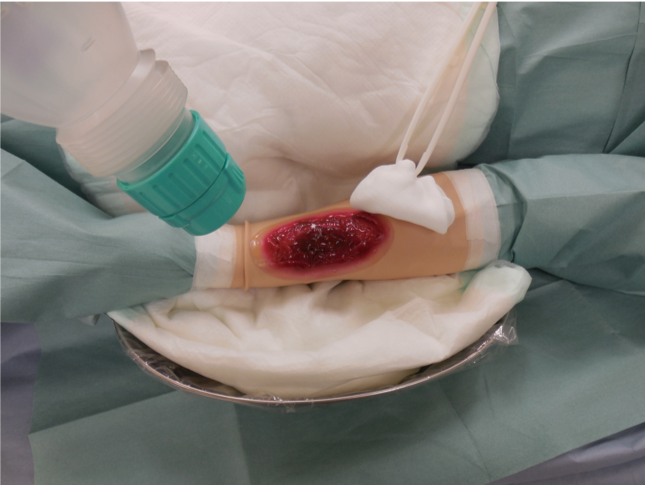
図11 創傷部の除染
汚染のない部分はシーツ等で被覆し、汚染拡大防止する。水は吸水シートで吸水する。
(2) 開口部(顔面)の汚染
- 口腔内の汚染はうがいで除染する。
- 鼻腔内の汚染は鼻をかんで除染する。
- 耳介、外耳道はガーゼ、綿棒等で拭き取り、除染する。
※皮膚や粘膜を損傷するような除染は行わない。
(3) 健常皮膚の汚染
- 濡れたガーゼやタオルで汚染箇所の外側から内側に向かって拭き取る。
- ガーゼやタオルは一度の拭き取りで交換する。
- 除染できない場合は、石鹸、ボディソープなど使用して除染する。
放射線災害対応フローチャートに戻る
9. 除染部位の汚染検査
除染後には周囲の汚染したシーツ等を取り除き、除染した部位の汚染検査を実施する。除染前と除染後で測定器の検知部までの距離が変わらないように注意する(距離を一定にする)。汚染検査の結果、汚染が残存している場合は、除染を繰り返す。ただし、除染を2〜3回繰り返して、除染前後で数値に変化がない場合は、除染を終了する。除染後の数値を記録用紙に記載する。
放射線災害対応フローチャートに戻る
10. 最終の全身汚染検査
全ての除染が終了したら、全身の汚染検査(頭部から足部まで、前面と背面)を実施し、汚染の見逃しを防ぐ。未確認であった汚染箇所があれば、除染する。
放射線災害対応フローチャートに戻る
11. 汚染拡大防止処置
汚染が残存している場合は、ガーゼ等で被覆し、直接汚染に接触しないように汚染拡大防止処置を実施する。汚染が残存している創傷部のガーゼは、ガーゼ交換時には、汚染のある廃棄物として廃棄する。
放射線災害対応フローチャートに戻る
12. 解剖学的評価
全身の汚染検査と除染が終了したら、原則として各身体部位を前面(腹側)から後面(背側)を視診、聴診、触診により診察し、神経学的所見も詳細に評価する。
汚染が残存している部位の触診は、診察後にゴム手袋を交換するか、ディスポシーツを利用して直接触れないように工夫する。
放射線災害対応フローチャートに戻る
13. 患者の退域
全ての処置が終了したら、ホットゾーンから退域し、病室等へ移動する。
ホットゾーンからの退域は、ストレッチャーをウォームゾーンとの境界まで移動させ、新しいストレッチャーに患者を移動させる。
ウォームゾーンからコールドゾーンに移動する時に、ストレッチャーの車輪部分の汚染検査を実施し、汚染がないことを確認する。
放射線災害対応フローチャートに戻る
14. 職員の退域
処置後にホットゾーンの職員が退域する手順は以下の通り。
- 外側のゴム手袋を外す。
- 手袋、シューズカバーのテープの目張りを取る。
- 防護衣の裏面が外側になるように巻きながら脱ぐ。
- シューズカバーをひっくり返すように裏面が外側になるように片足ずつ脱ぐ。足は、ホットゾーンには着地させず、靴底の汚染検査を行ってから、ウォームゾーンに着地する。
- 帽子、ゴーグル、マスクを外す。
- 内側のゴム手袋を外す。
- 全身の汚染検査を実施する。
- 汚染があれば、ホットゾーンに戻り除染する。その後汚染検査を実施する。
- 個人線量計の値を確認して、記録する。
※防護衣、シューズカバーは、ハサミで切って脱衣しても良い。
放射線災害対応フローチャートに戻る
15. 施設の復旧
処置が終了したら、汚染のある廃棄物はビニール袋等に入れ、封をして放射性物質が飛散しないようにする。廃棄物は、行政の指示に従って廃棄する。廃棄方法が決定するまでは、汚染拡大に注意して保管する。
職員がホットゾーンから退域したら、ホットゾーンおよびウォームゾーンの資機材と床の汚染検査を実施する。汚染がある箇所は、養生を慎重に取り除き、養生のシートは汚染のある廃棄物としてビニール袋等に封入する。養生をしていない箇所の汚染は、拭き取りによる除染を行う。除染あるいは養生を取り除いた後は汚染検査を行う。
全ての汚染検査が終了したら、臨時の管理区域を解除する。
放射線災害対応フローチャートに戻る
16. 内部被ばくの被ばく線量評価と治療
鼻腔に汚染が認められた場合は、内部被ばくの可能性が高い。鼻腔に汚染がなくても現場の状況から内部被ばくが疑われる場合もある。内部被ばくが疑われたら、内部被ばくの被ばく線量評価(診断)を行う。
内部被ばくの被ばく線量評価の方法は、体外計測法とバイオアッセイ法がある。体外計測法は、ホールボディカウンタなどの測定機器が必要であり、医療機関にない場合はバイオアッセイ法の試料を採取する。
バイオアッセイ法の試料は、24時間尿(事故発生時から)、全量の便であり、基本的には5日間採取する。採取した試料は専門機関(高度被ばく医療支援センター)へ渡す。
内部被ばくがある場合は、核種(放射性物質)に応じた薬剤を選択し、投与を開始する。核種毎の治療方法を表8に示す。
- バイオアッセイ用試料の採取
尿試料
-
- 採取容器:1ℓまたは2ℓの容器を準備
- 排尿1回分ずつ採取
- 24時間の全量を検体として採取(事故発生時を開始時刻とする)
- 容器に採取日時、患者氏名を記載
- 採取後は、交差汚染防止や液漏れ対策のため、ポリエチレン袋で二重に封入
- 輸送時は箱に入れ、転倒防止の対策を行い、可能であれば冷蔵輸送
便試料
-
- ポリエチレン袋、タッパー容器を準備
- 排泄1回ごとに全量を採取
- 5日間連続して採取
- 便器にポリエチレン袋を養生テープ等で固定し、採取
- 採取後は、交差汚染防止や液漏れ対策のため、ポリエチレン袋で二重に封入し、タッパー容器等に密封
- 採取日時、患者氏名を記載
- 輸送時は箱に入れ、転倒防止の対策を行い、可能であれば冷蔵輸送
放射線災害対応フローチャートに戻る
17. 外部被ばくの被ばく線量評価
現場の状況より外部被ばくが疑われる場合は、外部被ばく線量評価を実施する。なお、外部被ばくが疑われなくても、前駆症状の有無などの所見は確認する。
外部被ばく線量評価の方法は、臨床症状、臨床検査からの推定、染色体異常の分析がある。臨床症状、検査所見と被ばく線量の相関を表9に示す。前駆症状がある場合は、4〜6時間毎に末梢血の白血球分画を評価し、リンパ球数の減少の有無、程度を確認する。
染色体異常分析は、被ばく24時間後に採血(ヘパリン採血管10ml)を実施し、専門機関(量研機構高度被ばく医療センター等の検査実施機関)へ渡す。採血管は凍結しないこと。
(1) 染色体分析用血液試料の採取
- 被ばく後24時間以降、4週間未満に採血
- 極端な高線量被ばくが疑われる場合は、血球数が減少する前、輸血前に採血
- ヘパリン採血管で7 ~ 10ml採血
- 困難な場合は1 ml(全血培養のための最大量)~3 ml(分離リンパ球培養のための標準量)の間で採血
- ヘパリン採血管がない場合は、使用した抗凝固剤を明記
- 患者氏名、採取日時を記載
- 室温(18~24℃が最適、凍結させない)で検査実施機関(高度被ばく医療支援センター等)に輸送
- 確認事項:以下の項目を確認
-生年月日、年齢
-性別
-医療被ばくの有無および期間:放射線治療、エックス線検査、IVR検査・治療、核医学検査・治療
-既往歴:採血前の4週間以内
-服薬歴
-喫煙歴
-飲酒歴
-過去15年間のエックス線検査歴
-毎年の健康診断でのエックス線検査の有無
-放射線関連作業従事歴:労働年数、作業時間(時間/月)、被ばく線量
表8 放射性物質による内部被ばく時の選択薬剤
[table id=9 /]
DTPA;Diethylenetriaminepentaacetic acid プルシアンブルー;フェロシアン化第二鉄
表9 臨床症状、検査所見と被ばく線量
[table id=10 /]
※1 50Gyを越すような高線量被ばくの場合は、血球減少の前に死亡する。
※2 治療内容により死亡率、死亡時期は変化する。
放射線災害対応に戻る












